Viden til kvinder
Her er der mulighed for at finde evidensbaseret viden om overgangsalderen, som kan hjælpe med at skabe ro og afklaring om de forandringer, man kan opleve i overgangsalderen.

Overgangsalderen er en helt naturlig fase af kvindelivet, som oftest forekommer i 45-55 års-alderen.
Menstruationerne udfases, og muligheden for at blive gravid ophører. Det skyldes fald og svingninger i hormonproduktionen i æggestokkene.
Halvdelen af kvinder i Danmark har haft deres sidste menstruation, når de er 52 år, mens nogle har det, før de fylder 45, og andre efter de er fyldt 55 år. Det viser den store KiSO Survey fra Kvinder i Sund Overgang (KiSO), som er en del af forskningsprojektet.
Det er meget forskelligt fra kvinde til kvinde, hvordan overgangsalderen føles. Nogle mærker næsten ingen eller kun lette gener. Andre er ramt af svære gener, der kan udfordre hverdagen. Både etnicitet, livsstil, arvelighed/mors overgangsalder og sociale forhold kan spille ind her.
For mange vil symptomerne være af mild til moderat karakter over en kortere årrække og løbende mindskes, om end kroppen for altid vil være forandret set i forhold til tiden før menopausen.
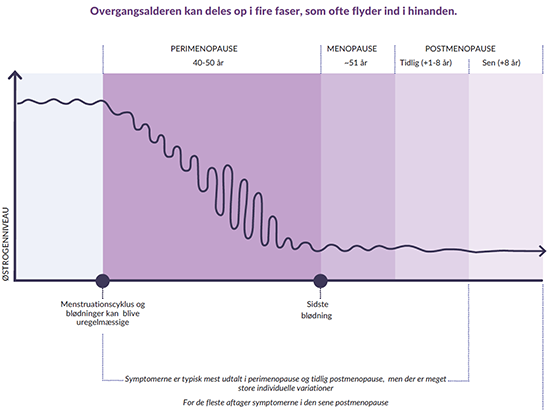
De forskellige perioder før, under og efter overgangsalderen
Præmenopausen
Den reproduktive alder, hvor man har regelmæssig menstruation. Mod slutningen af præmenopausen lige inden overgangen til perimenopausen kan menstruationscyklussen begynde at ændre sig og blive uregelmæssig, ofte karakteriseret ved kortere cyklusser.
Perimenopausen
En overgangsfase op til menopausen. Denne fase begynder flere år inden menopausen og varierer i længde fra person til person. Perimenopausen er blandt andet karakteriseret ved, at menstruationen kan blive uregelmæssig.
Senere i denne periode kan menstruationen udeblive i længere tid ad gangen eller springe en cyklus over. En cyklus på mere end 60 dage ikke er unormalt i denne periode.
Menstruationen kan ændre karakter og svinge i både hyppighed, varighed og styrke. Nogle kvinder vil opleve mindre blødning, mens andre vil opleve meget kraftige blødninger. Forskellige symptomer kan ligeledes forekomme i perimenopausen.
Menopausen
Den dag, hvor den sidste menstruationsblødning finder sted. Menopausen defineres på bagkant, når der er gået 12 sammenhængende måneder uden menstruationsblødning.
Postmenopausen
Den ikke-reproduktive alder, som følger efter menopausen. Perioden er kendetegnet ved manglende menstruationsblødning. Forskellige symptomer kan ligeledes forekomme i denne periode.
I overgangsalderen sker der omfattende hormonelle forandringer. Det gælder især de hormoner, der før menopausen var med til at regulere menstruationscyklussen.
Kend hormonerne
- Østrogen dannes i æggestokkene under modning af follikler (ægblærer).
Der er østrogenreceptorer mange steder i kroppen, og hormonet har derfor stor betydning for mange af kroppens funktioner.
Østrogen har indtil menopausen haft en beskyttende effekt i store dele af kroppen, og den faldende mængde af østrogen er den primære årsag til mange af de symptomer, gener og langtidsforandringer, der kan optræde i og efter overgangsalderen. - Progesteron produceres efter ægløsning og forbereder livmoderen til graviditet i den reproduktive alder. Niveauet falder, når ægløsningen ophører. Balancen mellem østrogen og progesteron er afgørende for kroppens hormonelle stabilitet.
- FSH og LH (follikelstimulerende hormon og luteiniserende hormon) udskilles fra hypofysens forlap i hjernen, et område der er centralt for regulering af kroppens hormonproduktion.
FSH og LH er begge essentielle for opretholdelsen af den normale reproduktive funktion. Når antallet af follikler falder i forbindelse med overgangsalderen, medfører det et fald i produktionen af østrogen. Som respons på dette vil særligt FSH, men også LH stige i løbet af overgangsalderen i et forsøg på at opretholde produktionen af de kvindelige kønshormoner. - Testosteron er det mandlige kønshormon, men produceres også hos kvinder. Efter menopausen kan kroppen fortsat omdanne testosteron til små mængder østrogen.
Hvis menstruationerne ophører før 40-års-alderen, kaldes det præmatur overgangsalder. Det sker for omkring 1-2% af alle kvinder. Ved mistanke bør egen læge eller gynækolog kontaktes.
Overgangsalder kan udløses af medicinsk behandling eller ved operation. Det kan ske, hvis medicinsk behandling eller operation fører til, at æggestokkenes funktion stopper. For eksempel:
- Operation, hvor æggestokkene fjernes.
- Kræftbehandling som kemoterapi eller indvendig strålebehandling i underlivet.
- Medicinsk behandling, hvor hormonproduktionen bevidst sættes på pause.
Herved falder østrogenniveauet hurtigt, og symptomerne kan komme mere pludseligt og være kraftigere end ved den naturlige overgangsalder. Hvis overgangsalderen er fremkaldt af behandling, kan man tale med lægen om mulighederne for lindring af potentielle gener.

Hvis du ønsker et hurtigt overblik over overgangsalderen, har vi udgivet pjecen “Overgangsalderen – Følg med din krop i forandring”.
Det er en kort, forskningsbaseret og lettilgængelig guide, der giver indsigt i de forandringer, kroppen gennemgår i overgangsalderen, og hvordan de kan opleves.
Pjecen er udviklet af Kvinder i Sund Overgang (KiSO) med støtte fra Sagitta Charity Foundation.
Komiteen for Sundhedsoplysning har haft det redaktionelle ansvar, og både Sundhedsstyrelsen og Danmarks Apotekerforening har bidraget i det redaktionelle arbejde.
Pjecen er gratis og kan bestilles af både apoteker og lægehuse, men også private (mod betaling af porto) på linket her:
Bliv opmærksom på gener og måder at mildne overgangsalder.
Nogle kvinder oplever kun milde symptomer i overgangsalderen, andre svære. Nogle symptomer kan stå på i flere år, mens andre er mere midlertidige. Intensiteten kan også svinge over tid.
Vær opmærksom på, at symptomer, der er beskrevet her, kan opleves af mange i overgangsalderen, men de kan også have andre årsager.
Der ses desuden mange overlap mellem symptomer, hvor nogle gener kan føre til andre. Denne kædereaktion gør det komplekst at afgøre sammenhænge af årsager.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem hede- og svedeture samt nattesved og forandringer forbundet med overgangsalderen.
Hede- og svedeture og nattesved, også kaldet vasomotoriske symptomer, er helt ufarlige, men kan være meget generende.
Hedeture er karakteriseret ved en intens og pludselig varmefornemmelse, ofte ledsaget af rødme, øget blodgennemstrømning til huden og en stigning i svedproduktionen, hvilket kan resultere i ændringer i både puls og blodtryk. En hedetur varer som regel 1-5 minutter, men kan i nogle tilfælde vare op til 15 minutter.
Nattesved er karakteriseret som en hedetur med kraftig svedproduktion i løbet af natten, som dermed kan føre til søvnforstyrrelser.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 73% af kvinder i naturlig peri- og postmenopause oplever hedeture. Herunder oplever 29% milde symptomer, 30% oplever moderate, 11% oplever alvorlige og 3% oplever meget alvorlige symptomer.
- I alt 58% af kvinder i naturlig peri- og postmenopause oplever nattesved. Herunder oplever 28% milde symptomer, 18% oplever moderate, 9% oplever alvorlige og 3% oplever meget alvorlige symptomer.
- Sværhedsgraden af de vasomotoriske symptomer varierer altså betydeligt, både fra kvinde til kvinde, hos det enkelte individ og i forskellige faser af overgangsalderen.
- Milde hedeture opleves som en kortvarig fornemmelse af varme, mens sværere hedeture er mere pludselige og intense. De vil typisk starte med en kraftig varmefornemmelse, der spreder sig over overkrop og ansigt, ofte ledsaget af rødmen og øget svedproduktion. Nogle kvinder oplever desuden kuldegysninger og rysten efterfølgende.
- Hede- og svedeture kommer, fordi kroppens indre ”termostat” bliver forstyrret, når hormonproduktionen fra æggestokkene ændrer sig.
Sådan kan du potentielt forebygge og behandle hede- og svedeture gennem livsstil
- En sund kost med et højt indhold af grøntsager, frugt og fuldkorn har vist sig at være forbundet med mildere hede-/svedeture.
- En kost, der består af mange forarbejdede fødevarer, mættet fedt, raffineret korn, friteret mad, slik samt sukkerholdige drikke har vist sig at være forbundet med mere udtalte symptomer. Der mangler fortsat evidens på området, før det er muligt at drage klare konklusioner.
- Fysisk aktivitet kan potentielt reducere sværhedsgraden af hede- og svedeture, men flere studier på området er nødvendige for at bekræfte denne sammenhæng.
- Kosttilskud baseret på planteøstrogener kan potentielt have en gavnlig effekt på hedeture og nattesved. F.eks. fermenteret rødkløver, som indeholder isoflavoner, der har en østrogenlignende effekt. Yderligere evidens for effekt samt bivirkninger er dog nødvendig.
- For nogle kan det hjælpe at undgå kaffe, alkohol og kraftigt krydret mad.
- Et rygestop kan have positiv effekt på hede-/svedeture, men der mangler fortsat evidens på området, før det er muligt at drage klare konklusioner.
En række forskellige hormonelle og ikke-hormonelle medikamenter findes som symptomlindrende behandling.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 4: høj evidens for en sammenhæng mellem søvnforstyrrelser og søvnløshed og forandringer forbundet med overgangsalderen.
Overgangsalderen kan være forbundet med en øget forekomst af søvnforstyrrelser og søvnløshed, hvor både søvnens kvaliteten og varighed kan forringes.
Årsagerne kan bl.a. være natlige opvågninger som følge af nattesved, psykiske belastninger som nedtrykthed, et depressivt humør og stress samt en række øvrige medspillende faktorer. Stigende alder kan dog også være af betydning.
Ofte kan søvnforstyrrelserne og søvnløsheden være medvirkende til en øget træthed i dagtimerne.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 81% af kvinder i naturlig peri- og postmenopause oplever søvnproblemer. Herunder oplever 26% milde symptomer, 33% oplever moderate, 17% oplever alvorlige og 5% oplever meget alvorlige symptomer.
- Det er især ændringerne i hormonniveauerne associeret med overgangsalderen, især fald i østrogen og progesteron, der kan være forbundet med søvnforstyrrelser og søvnløshed.
- Nedsat søvnkvalitet kan have en negativ påvirkning på de kognitive funktioner hos kvinder i overgangsalderen. Derudover kan søvnforstyrrelser forringe det mentale helbred, være en risikofaktor for kredsløbs- og metaboliske sygdomme samt påvirke den generelle livskvalitet i negativ retning.
- Søvnapnø, periodiske benbevægelser under søvn, uro i benene og hyppig vandladning om natten, som forstyrrer søvnen, kan have sammenhæng med overgangsalderen, men evidensen er lav, og flere andre faktorer kan spille ind. Derfor er flere studier nødvendige for at drage endelige konklusioner.
Sådan kan du potentielt forebygge og behandle søvnproblemer gennem livsstil
- En sund livsstil har stor betydning for søvnkvaliteten, da faktorer såsom overvægt og rygning kan påvirke søvnen negativt.
- Regelmæssig fysisk aktivitet, især udholdenhedstræning, kan bidrage til at forbedre søvnkvaliteten blandt kvinder i overgangsalderen.
- Derudover kan det være gavnligt at skrue ned for drikkevarer, der indeholder koffein samt tage færre og kortere lure i dagtimerne.
- Særligt hvis man også har mentale udfordringer, kan kognitiv adfærdsterapi eller professionel hjælp være en effektiv støtte til at forbedre søvnkvaliteten.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem en vedvarende og belastende træthed eller udmattelse og forandringer forbundet med overgangsalderen.
Følelsen af en vedvarende og belastende træthed eller udmattelse kan forekomme i og efter overgangsalderen. Det kan være både den mentale og fysisk formåen, der er påvirket.
Træthed og udmattelse kan både skyldes fysiske og psykiske årsager, og mange faktorer kan spille ind herunder bl.a. søvnløshed, depression og stress.
Yderligere forskning, der undersøger en direkte årsagssammenhæng med de hormonelle forandringer, der ses i og efter overgangsalderen er nødvendig, for at kunne drage endelige konklusioner.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 72% af kvinder i naturlig peri- og postmenopause oplever fysisk og psykisk udmattelse. Herunder oplever 33% milde symptomer, 25% oplever moderate, 11% oplever alvorlige og 3% oplever meget alvorlige symptomer.
Sådan kan du potentielt forebygge vedvarende træthed og udmattelse gennem livsstil
- En sund og varieret kost, hvor kroppens behov for vitaminer og mineraler er dækket, kan være gavnligt for følelsen af vedvarende og belastende træthed, men forskning, der specifikt undersøger dette i direkte relation til overgangsalderen, er nødvendig for at kunne drage endegyldige konklusioner.
- Fysisk aktivitet hvor der er et fokus på samspillet mellem krop og sind, kan potentielt have en gavnlig effekt. Dog kræves yderligere forskning på området for at kunne drage endelige konklusioner.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem blødningsforstyrrelser og forandringer forbundet med overgangsalderen
Ændring i blødningsmønstret i perimenopausen er helt normalt. I denne periode op til den sidste menstruation er det meget almindeligt, at menstruationscyklus bliver kortere, blødningen længere eller uregelmæssig.
Senere i perimenopausen kan menstruationen udeblive i længere tid ad gangen, og en cyklus på mere end 60 dage er ikke unormalt.
Menstruationen kan ændre karakter og svinge i både varighed, hyppighed og styrke. Nogle kvinder vil opleve mindre blødning, mens andre vil opleve meget kraftige blødninger.
Hovedpointer
- Nogle kvinder oplever kraftige menstruationer i perimenopausen, hvilket kan forekomme som enkeltstående blødninger eller være af længerevarende karakter. Særligt de længerevarende og kraftige menstruationsblødninger kan være til gene og have en negativ påvirkning på det fysiske, følelsesmæssige og sociale velbefindende.
- Et nyere studie tyder på en sammenhæng mellem langvarige og kraftige menstruationsblødninger og oplevelsen af vedvarende og belastende træthed. Flere studier, der finder lignende resultater, er dog nødvendige for at underbygge denne påstand.
- Progesteron er et hormon, der produceres efter ægløsning. I perimenopausen når ægløsningerne bliver uregelmæssige, kan dannelsen af progesteron efter ægløsning også variere.
Dette kan føre til, at livmoderslimhinden udskilles uregelmæssigt, altså at man bløder uregelmæssigt.
Uden progesteron bliver livmoderslimhinden ikke udskilt tilstrækkeligt, da en vedvarende stimulering af østrogen i stedet forekommer. Det kan være årsag til de uregelmæssige, til tider kraftige og langvarige blødninger. - Ved længerevarende og kraftige menstruationsblødninger er der risiko for jernmangel.
- Ved kraftige og langvarige menstruationsblødninger anbefales det at søge rådgivning og hjælp ved en læge eller gynækolog. En hormonspiral eller gestagentabletter kan anvendes som behandling ved blødningsforstyrrelser i perimenopausen.
- Hvis der opstår blødninger fra skeden i postmenopausen, bør årsagen vurderes af en læge eller gynækolog for at udelukke mere alvorlige årsager.
- Ved kontaktblødning i forbindelse med samleje bør man også få en vurdering af en læge.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
I overgangsalderen kan der opstå forskellige gener i bevægeapparatet. Disse symptomer kan påvirke både muskler, led og knogler, ligesom overgangsalderen også kan medføre langsigtede forandringer i kroppens bevægeapparat.
Andre faktorer som alder og BMI kan dog også påvirke forekomsten af generne.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey
- I alt 67% af kvinder i naturlig peri- og postmenopause oplever ømhed i muskler og led. Herunder oplever 28% milde symptomer, 23% oplever moderate, 12% oplever alvorlige og 4% oplever meget alvorlige symptomer.
- Den primære årsag til symptomerne er fald i niveauerne af kønshormonet østrogen. Østrogen, især den biologiske aktive form estradiol, har en positiv påvirkning på stort set hele bevægeapparatet, og derfor kan et fald og ophør af produktionen påvirke muskler, knogler, led, brusk, ledbånd og fedtvæv.
Nedenfor er symptomer relateret til bevægeapparatet opdelt i muskelsmerter, ledsmerter samt knogleforandringer.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem muskelsmerter og forandringer forbundet med overgangsalderen.
Muskelforandringer i overgangsalderen kan komme til udtryk i form af øget ømhed og/eller smerter i kroppens forskellige muskelgrupper.
Derudover kan overgangsalderen være associeret med et accelereret tab af muskelstyrke. Når det kommer til de muskelforandringer, som kan opleves i forbindelse med overgangsalderen, spiller den almindelige aldring også en væsentlig rolle.
Hovedpointer
- Et studie har vist, at kvinder i den tidlige postmenopause i gennemsnit oplevede, at muskelmassen årligt faldt med på 0,6%, men faldet kunne mindskes ved et øget fysisk aktivitetsniveau.
- Faldet i østrogen er også associeret med en nedsat evne til at øge muskelmassen ved styrketræning, men har stadig en positiv effekt på muskelfunktion og -styrke.
- Muskelforandringerne kan både være generende og begrænsende i daglige funktioner, men de er også forbundet med en øget risiko for følgesygdomme, hvilket gør det særligt vigtigt at bevare muskelmassen.
Sådan kan du potentielt forebygge og behandle muskelforandringer gennem livsstil
- Fysisk aktivitet i form af styrketræning med belastning fra vægte, elastikker eller egen kropsvægt er særligt fordelagtig til at opretholde muskelmassen og modvirke det aldersrelaterede tab af muskler. Se øvelser til styrketræning.
- Studier har vist, at i kombination med fysisk aktivitet vil en sund kost, hvor særligt indholdet af calcium (kalk) og vitamin D tilgodeses, være en fordel. Alternativt kan vitamin D og kalk indtages som kosttilskud, og den fysiske aktivitet kan med fordel udøves udenfor i sollys.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem forandringer i led og bindevæv og forandringer forbundet med overgangsalderen.
Ledsmerter og/eller -stivhed, der forekommer igennem overgangsalderen, er hyppige gener. Det kan forekomme i alle led og kan eksempelvis komme til udtryk ved en frossen skulder. Desuden kan vævet i og omkring leddene påvirkes, hvorfor risikoen for skader på sener, brusk og ledbånd øges.
Hovedpointer
- Ledsmerterne er mest udtalte i den tidlige postmenopause, dog forekommer symptomer som en frossen skulder oftere i perimenopausen og tiden op til.
- Det er særligt faldet i estradiol, den mest aktive form af østrogen, der medvirker til øget inflammation og deraf en stigning i led- og bindevævssymptomerne forbundet med overgangsalderen.
Sådan kan du potentielt forebygge og behandle ledsmerter gennem livsstil
- Regelmæssig fysisk aktivitet har vist at have en positiv indvirkning på den selvrapporterede følelse af ledsmerter og stivhed senere i livet. Der er dog behov for flere studier, der undersøger effekten af fysisk aktivitet som lindring af især ledforandringer hos kvinder i overgangsalderen for at kunne underbygge denne antagelse og styrke vidensgrundlaget. Se øvelser til led og knogletræning.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem knogleforandringer og forandringer forbundet med overgangsalderen.
I overgangsalderen kan der ske forandringer i knoglerne, fordi knogletætheden falder. Det gør knoglerne mere skrøbelige og øger risikoen for brud. Hastigheden af dette knogletab varierer betydeligt fra kvinde til kvinde. Nogle oplever kun små eller ingen ændringer i knogletætheden, mens andre får et hurtigere tab.
Hovedpointer
- Knogletætheden hos kvinder topper omkring 30-års-alderen, hvorefter den gradvist falder årligt.
I perimenopausen, særligt den sene periode, er den gennemsnitlige reduktion størst. Dette kraftige fald kan vare ved op til 3 år efter menstruationens ophør. Herefter aftager hastigheden af nedbrydningen og reduceres til niveauerne svarende til før blødningernes ophør. - En højere kropsvægt kan i sig selv have betydning for, hvor hurtigt man taber knoglemassen i overgangsalderen. Jo højere vægt, desto mindre knogletab.
- Det er særligt faldet i østrogen, der associeres med det markante tab af knoglemasse, den øgede skrøbelighed og risikoen for brud.
- Østrogen fremmer aktiviteten af knoglebyggende celler og øger optagelsen af calcium fra tarmsystemet. Derfor medfører en tidlig overgangsalder (præmatur overgangsalder) en højere risiko for knoglebrud i postmenopausen.
Sådan kan du potentielt forebygge og behandle knogleforandringer gennem livsstil
- For at styrke knoglemassen anbefales fysisk aktivitet som f.eks. styrketræning, hvor kroppen bærer vægten, og hvor de store muskelgrupper trænes med øvelser, der indebærer hurtige løft - såkaldt koncentriske muskelkontraktioner.
- Fysisk aktivitet, som involverer hop og stød ved brug af egen kropsvægt, f.eks. tennis, dans, gymnastik, håndbold og fodbold, har også effekt.
- Styrketræning og løb er bedre for din knoglesundhed end f.eks. cykling og svømning.
- Fysisk aktivitet, der indebærer udfordrende statiske og dynamiske øvelser for balancen, enten som del af træningen eller hverdagsaktiviteter. Studier tyder på, at yoga, pilates og tai chi også har en positiv indflydelse på knogletætheden, men yderligere evidens på området er nødvendig for at kunne drage endelige konklusioner. Se øvelser til led og knogletræning.
- En varieret kost som er rig på calcium (kalk) og vitamin D, eventuelt indtaget som kosttilskud sammen med mælkeprodukter, har vist at øge knogletætheden. I kombination med moderat fysisk aktivitet øges de gavnlige effekter af calcium yderligere.
- Forskning tyder på, at kollagen-tilskud har en positiv indvirkning på knogletætheden, men flere studier på området er nødvendige for at kunne drage endelige konklusioner.
- Rygning og et højt alkoholforbrug har en negativ effekt på knoglesundheden.
Der findes en række forskellige medikamenter til behandling af knogleskørhed.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
De forandringer, der kan ses i skeden, urinvejene og bækkenområdet i forbindelse med overgangsalderen kaldes med en fælles betegnelse for det urogenitale syndrom (Genitourinary Syndrome of Menopause/GSM). GSM er en underdiagnosticeret, kronisk og progressiv tilstand.
De fleste symptomer forbundet med GSM skyldes det faldende østrogenniveau, der fører til nedsat blodgennemstrømning i skeden, mindre sekret og ændret pH-værdi i skeden.
Ud over overgangsalderen kan andre faktorer spille ind for udviklingen af GSM: Alkoholmisbrug, rygning, ingen vaginal fødsel, fjernelse af begge æggestokke, seksuel afholdenhed, manglende fysisk aktivitet og tidlig ovariesvigt hvorved en svigtende produktion af kønshormoner i æggestokkene forekommer i en tidlig alder.
Derudover kan indvendig strålebehandling, kemoterapi og brug af endokrine lægemidler (medicin, der påvirker kroppens hormoner) også påvirke til udviklingen af GSM.
Nedenfor er symptomer relateret til GSM opdelt i gener i og omkring skeden, gener relateret til sexlivet og symptomer og gener omkring urinvejene.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem gener i og omkring skeden og forandringer forbundet med overgangsalderen.
Gener i og omkring skeden i forbindelse med overgangsalderen forekommer særligt i slimhinderne og vævet, og kan fremtræde som vaginal tørhed, kløe, irritation, nedsat mængde af sekret og en brændende fornemmelse.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey
- I alt 43% af kvinder i naturlig peri- og postmenopause oplever skedetørhed. Herunder oplever 22% milde symptomer, 13% oplever moderate, 6% oplever alvorlige og 2% oplever meget alvorlige symptomer.
- Generne kan forværres i løbet af overgangsalderen og forekommer oftest i postmenopausen.
Sådan kan du potentielt forebygge og behandle gener i og omkring skeden gennem livsstil
- Mælkesyrebakterier har potentielt en gavnlig effekt på symptomer forbundet med slimhindeforandringer, men flere studier på området er nødvendigt for at bekræfte denne sammenhæng.
- Der er set en sammenhæng mellem rygning og tørre slimhinder, hvorfor et rygestop potentielt vil afhjælpe gener.
Der findes flere lokale hormonelle og ikke-hormonelle muligheder til behandling af særligt de vaginale gener. Det primære formål med behandling er symptomlindring.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem symptomer relateret til sexlivet og forandringer forbundet med overgangsalderen.
Ændringer i den seksuelle funktion/sexlivet i overgangsalderen kan involvere nedsat sexlyst (libido), nedsat niveau af ophidselse, orgasmeproblemer, smerter enten før, under eller efter samleje (dyspareuni) samt blødning efter samleje.
For disse symptomer er det dog væsentligt at pointere, at der også kan være mange andre årsager ud over overgangsalderen.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey
- I alt 60% af kvinder i naturlig peri- og postmenopause oplever seksuelle problemer. Herunder oplever 24% milde symptomer, 21% oplever moderate, 11% oplever alvorlige og 4% oplever meget alvorlige.
- Smerter i forbindelse med samleje kan være forbundet med en nedsat seksuel lyst.
- Studier har fundet, at nedsat sexlyst ses oftere for kvinder, der er gået naturligt i overgangsalderen sammenlignet med kvinder, der er gået i overgangsalderen efter et kirurgisk indgreb.
- Ændringer i sexlivet kan også hænge sammen med, at østrogenniveauet falder. Det kan påvirke miljøet i skeden og svække bækkenbundens muskler.
- Derudover kan symptomer og tilstande som depression, angst, reduceret selvværd og søvnløshed også have en negativ indvirkning på den seksuelle funktion.
Sådan kan du potentielt forebygge og behandle gener relateret til sexlivet gennem livsstil
- Regelmæssig seksuel aktivitet kan have en gavnlig virkning på at modvirke tørre slimhinder.
- De gavnlige effekter af en sund livsstil med gode motion- og kostvaner kan positivt påvirke sexlivet.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem gener omkring urinvejene og forandringer forbundet med overgangsalderen.
Gener og lidelser omkring urinveje kan komme til udtryk i form af stressinkontinens, hyppigere vandladning eller en kombination af de to.
Derudover kan tilbagevendende urinvejsinfektioner, smerter eller brændende fornemmelser ved vandladning (dysuria) også forekomme.
En væsentlig risikofaktor er stigende alder, da symptomerne ofte bliver mere fremtrædende og hyppigere med alderen. Det er derfor særligt blandt kvinder i postmenopausen, der kan forekomme en svækket muskulatur i bækkenbunden, der ligeledes kan medføre en række potentielle symptomer.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey
- I alt 46% af kvinder i naturlig peri- og postmenopause oplever blæreproblemer. Herunder oplever 26% milde symptomer; 14% oplever moderate; 5% oplever alvorlige og ca. 1% oplever meget alvorlige.
- Det kan være svært at skelne mellem, hvad der skyldes alder, vaginale fødsler og andre risikofaktorer for svækket bækkenbund, og hvad der skyldes fysiologiske ændringer som følge af overgangsalderen.
- Når østrogenniveauet falder i overgangsalderen, kan det påvirke både bindevæv og muskler i bækkenbunden, skeden, blæren og urinrøret. Flere studier på området er nødvendigt for at kunne drage endelige konklusioner.
Sådan kan du potentielt forebygge og behandle gener omkring urinvejene gennem livsstil
- Knibeøvelser er førstevalget til behandling af symptomer, der er relateret til blærens funktion, eksempelvis problemer med inkontinens. Se træningsøvelser for bækkenbunden.
- Overvægt kan svække muskulaturen i bækkenbunden, hvorved dens støttefunktion for både blære og tarm kan formindskes. Ved overvægt kan et sundt vægttab derfor potentielt være med til at mindske det pres, bækkenbunden og blæren er udsat for og derved lindre nogle af symptomerne.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem hovedpine og migræne og forandringer forbundet med overgangsalderen.
I overgangsalderen kan kvinder opleve ændringer i hovedpine – både en forværring af tidligere hovedpine og nyopstået hovedpine eller migræne. De mest almindelige former er spændingshovedpine og migræne.
Migræne inddeles i to hovedtyper: migræne uden aura og migræne med aura.
Aura er gradvist opståede, forbigående neurologiske symptomer, der ofte opstår før hovedpinen, fx synsforstyrrelser som lysglimt eller zigzagmønstre, føleforstyrrelser eller talebesvær. Frekvensen, typen og intensiteten varierer meget fra kvinde til kvinde.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 50% af kvinder i naturlig peri- og postmenopause oplever hovedpine. Herunder oplever 27% milde symptomer; 15% oplever moderate; 6% oplever alvorlige og 2% oplever meget alvorlige symptomer.
- Migræne rammer især kvinder, da migræneanfald er følsomme over for hormonelle udsving.
- De hormonelle udsving, der kendetegner perimenopausen, menes at spille en central rolle. Særligt pludselige fald i østrogen kan gøre hjernen mere følsom over for migrænetriggere og medføre hyppigere eller kraftigere anfald.
Efter den sidste menstruationsblødning bliver hormonniveauerne mere stabile, og mange kvinder oplever derfor en bedring af særligt migræne uden aura.
Andre faktorer såsom stress, søvnforstyrrelser og ændringer i livsstil kan også have betydning for hovedpine i denne periode. - Migræne uden aura er mest påvirket af hormonelle ændringer, mens migræne med aura i mindre grad afhænger af østrogen.
Sådan kan du potentielt forebygge og behandle hovedpine og migræne gennem livsstil
- Regelmæssig søvn, motion og stabile måltider kan forebygge anfald.
- Studier tyder på, at fysisk aktivitet, herunder yoga, samt akupunktur kan have en positiv indflydelse, men der er behov for mere forskning.
Det er vigtigt at være opmærksom på, at nyopstået eller markant ændret hovedpine i denne alder bør vurderes af en læge for at udelukke mere alvorlige årsager. Særligt hvis hovedpinen opstår pludseligt, adskiller sig fra tidligere, eller ledsages af nye pludseligt opståede synsforstyrrelser, talebesvær, føleforstyrrelser, kraftnedsættelse, svimmelhed, nakkestivhed eller generel sygdomsfølelse.
Der findes effektive lægemidler til behandling af migræne, f.eks. triptaner til anfald og forebyggende behandling ved hyppige anfald.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 2: Lav evidens for en sammenhæng mellem svimmelhed og forandringer forbundet med overgangsalderen.
Svimmelhed i forbindelse med overgangsalderen kan opstå som et symptom, der varierer i både intensitet og varighed. Nogle kvinder oplever svimmelhed for første gang i denne periode, mens andre mærker en ændring eller forværring af tidligere gener.
Svimmelhed kan opleves som en fornemmelse af ubalance, svækket stabilitet, eller som om omgivelserne bevæger sig.
Yderligere forskning er nødvendig for at forstå den præcise sammenhæng mellem hormonelle ændringer og svimmelhed i overgangsalderen.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey
- I alt 45% af kvinder i naturlig peri- og postmenopause oplever svimmelhed. Herunder oplever 30% milde symptomer; 11% oplever moderate; 3% oplever alvorlige og 1% oplever meget alvorlige symptomer.
- De hormonelle ændringer, der sker i overgangsalderen, kan påvirke det indre øres balanceorgan (vestibulærsystemet), som hjælper hjernen med at registrere bevægelse og orientering. I dette system findes østrogenreceptorer, der kan reagere på ændringer i hormonniveauer.
Det kan være en mulig forklaring på, at nogle kvinder oplever svimmelhed i denne periode. Samtidig kan andre faktorer som kredsløbsforandringer, søvnproblemer, angst og stress også spille en rolle. - Gentagne episoder med svimmelhed kan muligvis medføre begrænsninger for fysisk aktivitet og påvirke livskvaliteten.
Sådan kan du potentielt forebygge og behandle svimmelhed gennem livsstil
- Drik rigeligt med vand, da dehydrering kan øge risikoen for svimmelhed.
- Hvis man oplever svimmelhed eller problemer med balancen – eller begge dele – kan der være hjælp at hente i særlige træningsprogrammer. De kan blandt andet indeholde øvelser, der styrker balancen og øvelser, hvor man øver sig i at holde blikket roligt, mens hovedet bevæges.
Selv om svimmelhed oftest er ufarlig, bør pludseligt opstået svimmelhed med bevægelsesillusion (følelse af at omgivelserne drejer rundt) eller svimmelhed ledsaget af dobbeltsyn, talebesvær, kraftnedsættelse, føleforstyrrelser eller påvirket balance og gang, vurderes af en læge for at udelukke mere alvorlige årsager.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem symptomer fra hjertet og blodkar og forandringer forbundet med overgangsalderen.
Hjertebanken, ofte beskrevet som uregelmæssige, udeblevne eller kraftige hjerteslag, er et af de symptomer, kvinder kan opleve i overgangsalderen. Derudover er der en mulig sammenhæng mellem overgangsalderen og en stigning i blodtrykket.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 46,5% af kvinder i naturlig peri- og postmenopause oplever gener fra hjertet. Herunder oplever 28% milde symptomer; 15% oplever moderate; 3% oplever alvorlige og 0,5% oplever meget alvorlige symptomer.
- Den præcise fysiologiske årsag til hjertebanken er uvis, men det menes at være relateret til de hormonelle udsving, særligt faldet i østrogen. Hjertebanken i overgangsalderen kan desuden være associeret med søvnforstyrrelser, et depressivt humør og en nedsat livskvalitet hos de påvirkede kvinder.
- Flere studier viser, at kvinder i postmenopausen har forhøjet blodtryk sammenlignet med kvinder før overgangsalderen. Evidensen for den direkte betydning af de fysiologiske ændringer, der sker i forbindelse med overgangsalderen, er dog ikke helt klar.
Nogle studier finder en sammenhæng mellem overgangsalderen og en stigning i blodtrykket, mens andre studier finder, at risikofaktorer som alder og BMI i sig selv er de væsentlige forklaringer, uafhængig af ændringer i hormonniveauer. - En stigning i blodtrykket har en negativ betydning for kredsløbets sundhed, da for højt blodtryk belaster systemet og kan medvirke til en øget risiko for hjerte-kar-sygdomme.
Sådan kan du potentielt forebygge og behandle hjertebanken og forhøjet blodtryk
- Hjertebanken er et almindeligt og ofte ufarligt symptom i overgangsalderen, men hvis symptomet er til gene eller forværres i varighed eller hyppighed, er det en god idé at tale med lægen. Hjertebanken kan være symptom på en anden underliggende sygdom, som skal tages alvorligt.
- Flere træningsstudier har vist, at særligt kombineret træning (styrke og konditionstræning) og højintens intervaltræning kan være medvirkende til at sænke blodtrykket hos kvinder i postmenopausen med forhøjet blodtryk.
Forhøjet blodtryk behandles med blodtryksænkende medicin. - Risikoen for at udvikle hjerte-kar-sygdomme kan reduceres gennem en fornuftig livsstil med regelmæssig fysisk aktivitet og en sund kost. Hos kvinder ser den positive effekt af fysisk aktivitet på funktionen af blodkarrene ud til at være særlig gavnlig før, under og i de første år efter overgangsalderen.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 2: Lav evidens for en sammenhæng mellem forandringer i lungefunktionen og forandringer forbundet med overgangsalderen.
Forskning tyder på, at lungefunktionen kan risikere at forringes hurtigere end det aldersbetingede fald, man ellers normalt ser. Symptomerne kan bl.a. komme til udtryk ved større vejrtrækningsbesvær. Sammenhængen mellem overgangsalder og lungefunktion er dog generelt relativt sparsomt undersøgt, og flere studier på området er nødvendige for at kunne drage stærkere evidensbaserede konklusioner.
Hovedpointer
- Nedgangen i lungefunktionen blev i et stort europæisk studie observeret til at begynde allerede i perimenopausen og fortsætte ind i postmenopausen. I studiet var nedgangen særligt markant for de restriktive lungeparametre, hvilket indikerer, at det kan blive vanskeligere at få lungerne fyldt med luft.
- Rygning øger risikoen for nedsat lungefunktion, hvorfor et rygestop potentielt kan have en gavnlig effekt på udviklingen.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem forandringer i fedtfordelingen og forandringer forbundet med overgangsalderen.
I forbindelse med overgangsalderen kan der forekomme forandringer i kroppens energiomsætning. Der kan forekomme en ændring i fedtfordelingen, så fedtet i mindre grad sætter sig på hofter og lår og i større grad vil lagres på maven omkring de indre organer, hvilket kan komme til udtryk som en øget livvidde – populært kaldet æbleform.
Hovedpointer
- Cirka to år før og efter sidste menstruation er risikoen størst for en potentiel ændring i kropssammensætningen. Der ses en sammenhæng med faldet af østrogenproduktionen fra æggestokkene. I postmenopausen stabiliserer udviklingen sig og når et mere stabilt niveau.
Sådan kan du potentielt forebygge ændringer i fedtfordelingen gennem livsstil
- Højintens intervaltræning (HIIT) har vist sig at have en positiv indvirkning på at reducere fedt omkring organerne, dog er denne ændring mest udtalt for kvinder, inden de går i overgangsalderen, hvorfor forebyggelse og et godt udgangspunkt er særligt vigtigt. Se inspiration til HIIT træning.
- For at vedligeholde vægten skal man generelt være i energibalance, altså indtage den samme mængde energi, som man forbrænder. En sund livsstil med god kost og fysisk aktivitet kan dermed have stor betydning for at forebygge potentielle vægtændringer, der for nogle kan forekomme i overgangsalderen.
- Herudover er det vigtigt at have fokus på søvn, mental- og følelsesmæssig trivsel, da ubalancer også kan være medvirkende til en vægtøgning.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 2: Lav evidens for en sammenhæng mellem problemer med fordøjelsen og forandringer forbundet med overgangsalderen.
Nogle kvinder oplever ændringer i deres mave-tarmfunktion i forbindelse med overgangsalderen, hvilket kan medføre fordøjelsessymptomer som oppustethed, luft i maven, forstoppelse, diarré, mavesmerter og halsbrand.
Disse symptomer kan dog også skyldes en række andre faktorer. Forekomsten og årsagen til disse symptomer i relation til overgangsalderen er endnu utilstrækkeligt belyst, og den eksisterende viden på området er begrænset.
Hovedpointer
- Problemer med fordøjelsen kan både være til stede i peri- og postmenopausen.
- Østrogen kan påvirke både sensitiviteten og bevægeligheden i mave-tarm-systemet, hvorfor hormonsvingninger kan have en indvirkning, men mere forskning på dette område er nødvendig.
- Derudover kan menopausen også være associeret med en stigning i stresshormonet kortisol, hvilket bl.a. kan påvirke tarmens sammensætningen af bakterier, også kaldet tarm-mikrobiomet, som er sat i forbindelse med fordøjelsen og den generelle sundhed. Den specifikke association til overgangsalderen er dog underbelyst.
Sådan kan du potentielt forebygge fordøjelsesproblemer gennem livsstil
- Regelmæssig fysisk aktivitet, en sund og nærende kost rig på fibre, grøntsager (gerne grove) og fermenterede fødevarer, væskeindtag, gode toiletvaner samt et reduceret stressniveau kan bidrage til en velfungerende fordøjelse.
Dog er forskning, der direkte undersøger disse faktorer i forhold til problemer med fordøjelsen i menopausen, stadig begrænset.
Derfor er yderligere forskning nødvendig for at kunne drage endelige konklusioner.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 2: lav evidens for en sammenhæng mellem brystspændinger og forandringer forbundet med overgangsalderen.
Spænding, ømhed eller smerter i det ene eller begge bryster kan forekomme i overgangsalderen. Den direkte sammenhæng til menopausen er dog sparsomt undersøgt, hvorfor mere evidens på området er behøvet.
Hovedpointer
- Cykliske symptomer opstår oftest som en del af det præmenstruelle syndrom (PMS). I relation til menopausen er det mest udbredt i perimenopausen og årene op til. Hyppigheden og sværhedsgraden aftager som regel i takt med alderen og ophør af menstruationen og hormonelle svingninger.
- Ikke-cykliske symptomer er uafhængige af menstruationscyklussen og kan bl.a. skyldes brugen af hormonbehandling.
- Ofte forsvinder symptomerne af sig selv. En støttende bh samt smertestillende håndkøbsmedicin kan lindre ubehaget.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem symptomer i munden og forandringer forbundet med overgangsalderen.
Overgangsalderen kan være forbundet med en række symptomer i munden (orale symptomer). Det kan være en følelse af mundtørhed eller brændende fornemmelser i munden, mindre mængde af spyt og i nogle tilfælde også en ændring i smagsopfattelsen.
Desuden ses en øget tendens til ømt, irriteret og hævet tandkød samt en højere forekomst af orale infektioner hos kvinder i overgangsalderen.
Sværhedsgraden og hyppigheden af symptomerne er stærkt individuelle og vil for nogle forsvinde spontant, mens andre har behov for professionel hjælp.
Hovedpointer
- De orale symptomer er særligt til stede i peri- og postmenopausen.
- De underliggende årsager for symptomer i munden menes at hænge sammen med hormonændringerne. Østrogenreceptorer findes i munden, herunder i tandkødet, de parodontale væv, slimhinderne på indersiden af kinder og læber samt i spytkirtlerne, som derfor kan blive negativt påvirkede af hormonændringerne i overgangsalderen.
- Reduceringen i knogletætheden, som er forbundet med overgangsalderen, kan også have betydning for tandkødets sundhed.
Sådan kan du potentielt forebygge gener i munden gennem livsstil
- Hold en god mundhygiejne og forebyg huller og tandkødssygdomme ved grundig tandbørstning to gange dagligt med korrekt teknik samt brug af tandtråd eller mellemrumsbørster.
- Undgå risikofaktorer som rygning og alkohol, da det være medspillende til, at forværre følelsen af mundtørhed.
Gå regelmæssigt til tandlæge eller tandplejer for forebyggende behandling og kontrol.
Ved behandlingskrævende gener bør en tandlæge eller en tandplejer altid konsulteres.
Gener relateret til huden
Evidens-scoren 2: Lav evidens (men tenderende til score 3 moderat evidens) for en sammenhæng mellem gener relateret til huden og forandringer forbundet med overgangsalderen.
De hormonelle ændringer i overgangsalderen kan påvirke hudens tilstand på flere måder. Flere kvinder oplever tør og måske kløende hud, øget forekomst af urenheder eller akne samt ændringer i hudens tekstur, herunder tyndere og mindre spændstig hud. Der er stor variation i hvilke gener relateret til huden den enkelte kvinde kan opleve.
Andre risikofaktorer, herunder genetik, alder, livsstil og solbadning kan dog også have en væsentlig indflydelse på hudens tilstand.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 52% af kvinder i naturlig peri- og postmenopause oplever en ændring i huden. Herunder oplever 33% milde symptomer, 15% oplever moderate, 3% oplever alvorlige og 1% oplever meget alvorlige symptomer.
- Disse forandringer kan skyldes faldet af østrogen, der er vigtig for at vedligeholde bindevævet i huden.
- Tør hud er den mest almindelige forandring i huden forårsaget af hormonforandringerne.
Sådan kan du potentielt forebygge gener relateret til huden
- Det kan være en fordel at bruge fugtighedscreme og drikke rigeligt med vand for at optimere hudens hydrering.
- Brug solbeskyttelse.
- Hydrolyseret kollagentilskud kan potentielt have en positiv indvirkning på hud-teksturen ved både at forbedre elasticiteten og fugtigheden. Flere studier på kvinder i og efter overgangsalderen er nødvendige for at kunne drage endelige konklusioner.
- Mange ydre faktorer kan udløse eller forværre akne i overgangsalderen, herunder brug af kosmetik, kost, rygning, overvægt, UV-stråling, lægemidler, stress og søvnmangel.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Ændringer i hårvækst og -struktur
Evidens-scoren 2: Lav evidens (men tenderende til score 3 moderat evidens) for en sammenhæng mellem ændringer i hårvækst og struktur og forandringer forbundet med overgangsalderen.
I overgangsalderen, og særligt i postmenopausen, er det ikke ualmindeligt at opleve ændringer i hårvæksten og -strukturen.
Nogle kvinder oplever, at de får tyndere og mere tørt hår på hovedet, mindre hårvækst på kroppen og en mere hårvækst i ansigtet.
Ændringerne er meget individuelle, og faktorer som alder, genetik, miljøpåvirkning og samtidige sygdomme kan også have betydning.
Hovedpointer
- Ændringer i hårvækst og -struktur opstår oftest i peri- og postmenopausen.
- Forandringer i hormonniveauer, der er forbundet med overgangsalderen, kan have betydning for disse ændringer i hårvækst og -struktur.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Ændringer i neglestruktur
Evidens-scoren 2: Lav evidens for en sammenhæng mellem ændringer i neglestruktur og forandringer forbundet med overgangsalderen.
Skrøbelige negle kan opstå i forbindelse med overgangsalderen, men en direkte sammenhæng med menopausen er endnu ikke veldokumenteret.
Skrøbelige negle er karakteriseret ved, at neglene let flækker eller mister elasticiteten og bliver bløde. Alder er en væsentlig faktor, da neglevæksten generelt aftager i takt med stigende alder.
Sådan kan du potentielt forebygge gener relateret til neglestruktur
- Hyppig kontakt med vand eller kemikalier samt neglefiling kan forværre generne, hvorfor det anbefales at undgå disse påvirkninger.
- Evidens for brug af kosttilskud til forebyggelse og behandling af skrøbelige negle er ikke fyldestgørende, og flere studier er nødvendige for at kunne drage endelige konklusioner.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens (men tenderende til score 2 lav evidens) for en sammenhæng mellem tørre øjne og forandringer forbundet med overgangsalderen.
Tørre øjne kan medføre en ubehagelig, sviende, kløende eller grynet fornemmelse, som for nogle er beskrevet ved følelsen af at have sand i øjet.
Flere studier har undersøgt en sammenhæng mellem overgangsalderen og tørre øjne. Nogle studier finder en tydelig sammenhæng, mens andre ikke gør, hvorfor mere forskning på området er nødvendig for at kunne drage endelige konklusioner.
Alder i sig selv har stor betydning for udviklingen af lidelsen. Tørre øjne er desuden en kompleks lidelse, hvor faktorer som fx miljøpåvirkninger også kan have en betydning.
Hovedpointer
- Tørre øjne er hyppigst og med de mest udtalte symptomer blandt kvinder i postmenopausen, men kan også forekomme i perimenopausen.
- Symptomet kan muligvis skyldes forandringer i slimhinderne i øjnene som følge af hormonændringer.
- Synsforstyrrelserne og en hurtig fordampning af tårefilmen kan gøre det vanskeligere at udføre aktiviteter såsom at læse, arbejde foran en skærm eller køre bil.
Sådan kan du potentielt forebygge gener relateret til tørre øjne gennem livsstil
- Der er set en sammenhæng mellem tørre øjne og faktorer som rygning og alkoholindtag, hvorfor en sund livsstil med mindre alkohol og rygning potentielt kan afhjælpe symptomerne.
Det kan være en akut hjælp at give tørre øjne en pause fra skærm, hvis symptomet opstår i forbindelse med denne aktivitet.
Der findes forskellige behandlingsmuligheder i form af øjendråber.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Evidens-scoren 2: lav evidens for en sammenhæng mellem høretab og forandringer forbundet med overgangsalderen.
Forskning tyder på, at kvinders evne til at høre kan forringes hurtigere efter overgangsalderen end før, sandsyndigvis på grund af et fald i de kvindelige kønshormoner.
Både hastighed og sværhedsgraden af høretabet er meget individuelt, og alder er en vigtig risikofaktor.
Sammenhængen mellem overgangsalder og høretab er dog generelt relativt sparsomt undersøgt, og flere studier på området er nødvendige for at kunne drage stærkere evidensbaserede konklusioner.
Hovedpointer
- Indtil den sidste menstruationsblødning er det aldersrelaterede høretab mindre udtalt hos kvinder sammenlignet med jævnaldrende mænd, men i postmenopausen kan kvinders høretab forværres hurtigere end mænds.
- Tidligere forskning antyder en mulig sammenhæng mellem de kvindelige kønshormoner og tinnitus, men der kræves flere studier, især om tinnitus i forbindelse med overgangsalderen, for at kunne drage sikre konklusioner.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
Overgangsalderen kan hos mange kvinder give udslag i psykiske symptomer som stress, humørsvingninger og angst.
Men også andre begivenheder, som mange møder midt i livet, kan spille ind. Derfor kan det være vanskeligt at skelne, hvad der skyldes overgangsalderen, og hvad der har andre årsager.
Skilsmisse, sygdom, dødsfald, økonomiske bekymringer eller rollen som både forælder og pårørende kan alt sammen være med til at øge stressniveauet og påvirke det mentale helbred i overgangsalderen.
Evidens-scoren 3: Moderat evidens (tenderende til score 2 lav evidens) for en sammenhæng mellem følelsesmæssige gener og forandringer forbundet med overgangsalderen.
Overgangsalder kan være forbundet med en række følelsesmæssige og mentale symptomer, der blandt andet kan komme til udtryk som humørsvingninger, øget irritabilitet, raserifølelse, mindsket selvtillid og/eller selvværd, tvivl på egne evner og mindre socialt overskud.
Dog er det væsentligt at bemærke, at de nævnte symptomer alle kan være påvirket af og sågar skyldes mange andre faktorer, som ofte vil ændre sig betydeligt i denne fase af livet.
Det kan være familielivets forandringer med børn, der bliver voksne og flytter hjemmefra; aldrende forældre, som kræver omsorg og støtte; tid og ”påkrævet” udvikling i parforholdet.
Det kan også være arbejdslivet, som sætter høje krav til produktivitet og performance, samt kollegaer og chefer, der forventer en anden fleksibilitet, når man ikke længere har småbørn.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 53% af kvinder i naturlig peri- og postmenopause oplever irritabilitet. Herunder oplever 31% milde symptomer, 17% oplever moderate, 4% oplever alvorlige og 1% oplever meget alvorlige symptomer.
- I alt 33,5% af kvinder i naturlig peri- og postmenopause oplever raseri, hvoraf 22% oplever milde symptomer, 9% oplever moderate, 2% oplever alvorlige og 0,5% oplever meget alvorlige symptomer.
- Humørsvingninger ses særligt i perimenopausen og omkring sidste menstruation, hvor hormonsvingningerne er størst, og er altså ikke lige så udpræget i postmenopausen.
- Sværhedsgraden af disse symptomer er meget forskellige og er stærkt forbundne med, om der opleves andre symptomer i overgangsalderen.
- Som konsekvens af de følelsesmæssige og mentale symptomer, der kan være relateret til overgangsalderen, kan oplevelsen af overgangsalderen virke uoverskuelig for flere.
- I den forbindelse vil mange kvinder ændre synet på egen krop gennem overgangsalderens faser enten positivt, negativt eller en blanding.
Sådan kan du potentielt forebygge og behandle følelsesmæssige gener gennem livsstil
- Fysisk aktivitet såsom udholdenhedstræning, yoga og dans har vist sig at have gavnlige effekter på følelsesmæssige og mentale symptomer forbundet med overgangsalderen.
Ved vedvarende eller behandlingskrævende symptomer bør du altid søge hjælp hos en sundhedsprofessionel.
Evidens-scoren 4: Høj evidens for en sammenhæng mellem triste/depressive tanker og forandringer forbundet med overgangsalderen.
Tristhed, nedtrykthed og en følelse af at være ulykkelig kan vare fra relativt kort tid til en længerevarende depression. Det påvirker, hvordan man føler, tænker og handler.
Depressive symptomer omfatter også, at man har sværere ved at finde glæde, oplever nedsat energi samt har mindre lyst, motivation og interesse for aktiviteter igennem en længere periode. Det kan have indflydelse på funktionsniveauet i alle aspekter i livet.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 59,5% af kvinder i naturlig peri- og postmenopause oplever en depressiv sindsstemning. Herunder oplever 32% milde symptomer, 20% oplever moderate, 6% oplever alvorlige og 1,5% oplever meget alvorlige symptomer.
- Kvinder har dobbelt så stor risiko for at udvikle depression sammenlignet med mænd i de reproduktive år fra pubertet til den sidste menstruationsblødning. Det skyldes bl.a., at de udsættes for flere hormonelle svingninger, f.eks. i forbindelse med overgangsalderen.
- Nogle kvinder oplever depression i forbindelse med overgangsalderen, særligt hvis de tidligere har været deprimerede eller har haft humørsvingninger i forbindelse med graviditet og menstruation.
- Ændringer i tarmens mikrobiom, dvs. sammensætningen af bakterier i tarmen, som kan forekomme i overgangsalderen, kan potentielt være medvirkende til, at der opstår humørsvingninger. Der er nødvendigt med yderligere forskning på området for at kunne drage endelige konklusioner.
- Forskning har vist en sammenhæng mellem længden af overgangsalderen og depression i perimenopausen, da svingende hormonniveauer gennem længere tid kan øge risikoen.
- Mange risikofaktorer uafhængige af overgangsalderen kan have betydning for, om man udvikler depression: belastende begivenheder, økonomisk belastning, kronisk sygdom, manglende social støtte, manglende fysisk aktivitet.
- Derudover er der andre risikofaktorer for depression, som også kan være forbundet med overgangsalderen såsom hede-/svedeture og søvnproblemer.
- Ofte ses en forbedring af symptomerne, når postmenopausen er veletableret.
Sådan kan du potentielt forebygge og behandle triste og depressive tanker gennem livsstil
- Fysisk aktivitet har vist at medføre bemærkelsesværdige forbedringer i depressive symptomer hos kvinder i overgangsalderen.
- En sund og nærende kost rig på fibre, frugt, grøntsager og laktose kan bidrage til at reducere risikoen for depression hos kvinder i postmenopausen.
- Hede-/svedeture og dårlig søvnkvalitet kan være forbundet med depressive symptomer i overgangsalderen, hvorfor behandling af disse symptomer potentielt kan hjælpe med at mindske de depressive symptomer.
Ved vedvarende eller behandlingskrævende psykiske symptomer bør du altid søge hjælp hos en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem oplevet stress og forandringer forbundet med overgangsalderen.
Stressreaktioner opstår, når der ikke er balance mellem de personlige ressourcer og de krav, omgivelserne stiller. Stress kan sætte gang i både fysiske reaktioner, negative følelser og ændringer i adfærd.
Udløsende faktorer kan være både indre og ydre, reelle eller blot oplevede trusler og krav, der skaber ubalance i systemet.
Stress kan desuden føre til negative følelsesmæssige reaktioner som vrede, tristhed, frygt eller angst.
Overgangsalderen er en livsfase, der kan være forbundet med øget stress og lav stresstærskel. Livsbegivenheder som skilsmisse, sygdom, dødsfald, økonomisk ustabilitet og rollen som omsorgsperson for både børn og ældre forældre kan være medvirkende til at øge stressniveauet særligt i denne livsfase.
Denne type faktorer kan samlet set påvirke, i hvilken grad stress potentielt kan opleves i overgangsalderen, og det er svært at sige, hvad der skyldes overgangsalder, og hvad der skyldes andre risikofaktorer.
Hovedpointer
- Stress associeret med overgangsalderen kan særligt opleves fra den tidlige perimenopause og ind i postmenopausen.
- Der er samspil mellem stressreaktioner og symptomer relateret til overgangsalderen.
Sådan kan du potentielt forebygge stressfølelse gennem livsstil
- En sund livsstil med fysisk aktivitet, sund ernæring og gode søvnvaner kan potentielt reducere stressniveauet. Derudover kan afslapning, stresshåndtering, mindfulness-øvelser og kognitiv adfærdsterapi potentielt være medvirkende til at reducere stress.
Ved vedvarende eller behandlingskrævende psykiske symptomer bør du altid søge hjælp hos en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem angst og forandringer forbundet med overgangsalderen.
Angst er en bred betegnelse, der refererer til flere forskellige symptomer som frygt uden en tydelig årsag, overdreven og ukontrollerbar bekymring eller irritabilitet eller fysiske symptomer som åndenød, hurtig hjertebanken eller anspændthed.
I forbindelse med overgangsalderen kan det være vanskeligt at adskille angstsymptomer fra andre symptomer, der både kan skyldes ændringer forbundet med overgangsalderen eller den normale aldring.
Derudover findes der en række andre risikofaktorer, som kan bidrage til ængstelighed/angst. Angstsymptomer er også hyppige ved depression.
Den nuværende forskning på området er ikke entydig, hvorfor yderligere undersøgelser er nødvendige for at afdække den specifikke sammenhæng mellem angst og menopausen.
Hovedpointer
- Hvor mange danske kvinder oplever disse gener ifølge den store danske spørgeskemaundersøgelse KiSO Survey:
- I alt 35% af kvinder i naturlig peri- og postmenopause oplever angst. Herunder oplever 19% milde symptomer; 11% oplever moderate; 4% oplever alvorlige og 1% oplever meget alvorlige symptomer.
- Jo mere voldsomme eller generende symptomer i overgangsalderen, desto højere kan niveauet af angst være hos den enkelte – og omvendt.
Sådan kan du potentielt forebygge og behandle angst gennem livsstil
- Fysisk aktivitet har vist at medføre bemærkelsesværdige forbedringer i niveauet af angst hos kvinder i overgangsalderen.
- Mindfulness-teknikker har vist at kunne nedsætte intensiteten af angst forbundet med overgangsalder.
Panikangst, generaliseret angst eller social fobi kan behandles med psykoterapi, medicin eller kognitiv adfærdsterapi. I de tilfælde, hvor angst er en del af en depression, skal depressionen behandles først.
Ved vedvarende eller behandlingskrævende symptomer bør du altid søge hjælp hos en sundhedsprofessionel.
Evidens-scoren 3: Moderat evidens for en sammenhæng mellem hjernetåge og forandringer forbundet med overgangsalderen.
Hjernetåge i overgangsalderen refererer til en række kognitive symptomer, som ofte manifesterer sig som hukommelses- og koncentrationsbesvær.
Kognitive funktioner er de mentale evner, hjernen bruger til at forstå og håndtere information. De gør det muligt for os at tænke, huske, lære nyt, kommunikere, løse problemer og fungere i hverdagen og i samspil med andre.
Eksempler på kognitive funktioner inkluderer opmærksomhed, koncentration, forskellige typer af hukommelse, sprog, problemløsning, planlægning og overblik. Disse funktioner er komplekst forbundne og kan blive påvirkede af mange forskellige faktorer.
Kognitive vanskeligheder i overgangsalderen kan vise sig som problemer med at lære og huske – for eksempel ord, navne, fortællinger eller tal – samt med at fastholde en tankerække.
Derudover kan man lettere blive distraheret, glemme sine intentioner eller have sværere ved at skifte mellem opgaver. Andre faktorer, såsom stigende alder og søvnforstyrrelser, kan også bidrage til, at disse symptomer opstår.
Hovedpointer
- Hjernetåge opstår oftest i perimenopausen og er for langt de fleste kvinder midlertidig og ikke et tegn på tidlig demens. For nogle vil hjernetåge vare ved ind i postmenopausen.
- Oplevelsen af nedsat hukommelse og koncentration – også kaldet subjektiv kognitiv nedgang – er et af de mest almindelige symptomer i forbindelse med overgangsalderen.
- Svære kognitive symptomer varierer fra person til person, men de fleste kvinder oplever dog kun milde gener.
- Selv om symptomerne kan være belastende, er den normale funktion som regel intakt og i langt de fleste tilfælde ikke signifikant forværret ved objektive undersøgelser af kognitiv svækkelse.
- Igennem overgangsalderen påvirkes hjernens struktur og energiomsætning. Nogle hjerneområder, som er særligt vigtige for den kognitive funktion, indeholder østrogenreceptorer og er derfor ekstra følsomme over for de hormonelle ændringer, der sker i overgangsalderen.
- Forskning i, hvordan overgangsalderen påvirker hjernen, er mangelfuld, og en dybdegående indsigt i bl.a. betydningen af faktorer som alder, uddannelse og søvn undersøgt i længerevarende studier mangler. Noget forskning tyder dog på, at nogle ændringer er forbigående, da flere biomarkører i hjernen stabiliseres igen i postmenopausen.
Sådan kan du potentielt forebygge hjernetåge gennem livsstil
- Fysisk aktivitet, herunder udholdenhedstræning, har vist sig at have en positiv påvirkning af de kognitive funktioner og den generelle hjernesundhed hos ældre personer via stimulering til bl.a. øget hjernevolumen.
Flere studier på udelukkende kvinder i eller efter overgangsalderen er dog nødvendige for at kunne drage endelige konklusioner.
Ved behandlingskrævende gener bør du altid tale med en sundhedsprofessionel.
En sund livsstil kan i flere situationer have en positiv effekt og kan potentielt lindre symptomer i overgangsalderen samt styrke den generelle sundhed.
I overgangsalderen kan de hormonelle forandringer blandt andet resultere i, at man ikke i samme grad er beskyttet mod blandt andet hjerte-kar-sygdomme og diabetes samt er i risiko for at få nedsat knogletæthed.
Netop derfor er det særligt vigtigt at have fokus på en sund livsstil, da den kan have stor betydning for udviklingen af disse tilstande.
Ud over at nedsætte risikoen for sygdomme kan en livsstilsændring til det sundere i flere situationer medføre en forbedring af humør, energiniveau og generel livskvalitet.
Gener i overgangsalderen kan gøre det vanskeligt at finde overskuddet til at optimere sin livsstil, men der kan være gavnlige effekter at hente, som giver overskud og velvære på længere sigt.
En sund livsstil kan omfatte flere komponenter – et godt udgangspunkt er KRAM-faktorerne (Kost, Rygning, Alkohol og Motion).
En sund, varieret og nærende kost er helt essentiel for den generelle sundhed. Kosten er kroppens energikilde, og det er derfor særligt vigtigt at være opmærksom på, at kroppen fyldes med gode råvarer i korrekte mængder.
De officielle anbefalinger
- Spis planterigt, varieret og ikke for meget
- Spis flere grøntsager og frugter
- Spis mindre kød – vælg bælgfrugter og fisk
- Spis mad med fuldkorn
- Vælg planteolier og magre mejeriprodukter
- Spis mindre af det søde, salte og fede
- Sluk tørsten i vand
Vil du læse mere om Fødevarestyrelsens officielle kostråd, så følg linket: De officielle kostråd 2025: Anbefalinger til sund kost for børn og voksne.
Symptomer, der potentielt kan lindres med en sund og nærende kost
Når det gælder kosten, er der flere ting, du selv kan afprøve for at lindre og afhjælpe potentielle gener forbundet med overgangsalderen.
Selv om der fortsat er behov for yderligere forskning i, hvordan specifikke kostændringer eventuelt kan afhjælpe symptomer, gælder det overordnet, at en sundere kost aldrig skader, og i mange tilfælde kan medføre noget positivt.
Nedenfor findes en oversigt over de symptomer, hvor forskning indikerer, at det kan have en positiv effekt at ændre kosten.
Hede- og svedeture
- En sund kost med et højt indhold af grøntsager, frugt og fuldkorn har vist sig at være forbundet med mildere hede-/svedeture.
- En kost, der består af mange forarbejdede fødevarer, mættet fedt, raffineret korn, friteret mad, slik samt sukkerholdige drikke har vist sig at være forbundet med mere udtalte symptomer. Der mangler fortsat evidens på området, før det er muligt at drage klare konklusioner.
Vedvarende træthed og udmattelse
- En sund og varieret kost, hvor kroppens behov for vitaminer og mineraler er dækket, kan være gavnligt for følelsen af vedvarende og belastende træthed, men forskning, der specifikt undersøger dette i direkte relation til overgangsalderen, er nødvendig for at kunne drage endegyldige konklusioner.
Knogleforandringer
- En varieret kost som er rig på calcium (kalk) og vitamin D, eventuelt indtaget som kosttilskud sammen med mælkeprodukter, har vist at øge knogletætheden. I kombination med moderat fysisk aktivitet øges de gavnlige effekter af calcium yderligere.
Gener relateret til sexlivet
- De gavnlige effekter af en sund livsstil med gode motion- og kostvaner kan positivt påvirke sexlivet.
Forandringer i fedtfordelingen
- For at vedligeholde vægten skal man generelt være i energibalance, altså indtage den samme mængde energi, som man forbrænder. En sund livsstil med god kost og fysisk aktivitet kan dermed have stor betydning for at forebygge potentielle vægtændringer, der for nogle kan forekomme i overgangsalderen.
Fordøjelsesproblemer
- En sund og nærende kost rig på fibre, grøntsager (gerne grove), fermenterede fødevarer og væskeindtag kan bidrage til en velfungerende fordøjelse.
Dog er forskning, der direkte undersøger disse faktorer i forhold til problemer med fordøjelsen i menopausen, stadig begrænset.
Derfor er yderligere forskning nødvendig for at kunne drage endelige konklusioner.
Triste og depressive tanker
- En sund og nærende kost rig på fibre, frugt, grøntsager og laktose kan bidrage til at reducere risikoen for depression hos kvinder i postmenopausen.
- Der er potentielt gavnlige effekter af probiotiske kosttilskud (mælkesyrebakterier) i forhold til at reducere oplevet stress, angst og depressive symptomer hos kvinder i postmenopausen, men flere studier af høj kvalitet er nødvendige for at opnå en mere evidensbaseret konklusion.
Rygning er sundhedsskadeligt, da tobaksrøgen indeholder skadelige stoffer, som kan bidrage til øget risiko for en række sygdomme.
Et rygestop er derfor fordelagtig både på den korte og den lange bane. Da nikotin er vanedannende, kan dette være komplekst og forbundet med en del udfordringer at stoppe med at ryge, hvorfor det for nogle kan give mening at søge professionel hjælp, blandt andet på Stoplinien.dk
De officielle anbefalinger
- Alle former for tobaksbrug er skadelige.
Symptomer, der potentielt kan forværres ved rygning
Et rygestop kan potentielt lindre og afhjælpe nogle af de gener, der kan være forbundet med overgangsalderen.
Selv om der fortsat er behov for yderligere forskning i effekten af et rygestop til afhjælpning af symptomer, gælder det overordnet, at rygning skader, og derfor kan et rygestop i mange tilfælde medføre noget positivt.
Nedenfor findes en oversigt ud for hvert relevant symptom, hvor forskning indikerer, at der kan være negative effekter ved rygning.
Søvnforstyrrelser og søvnløshed
- Rygning kan påvirke søvnen negativt.
Knogleforandringer
- Rygning har en negativ effekt på knoglesundheden.
Gener i og omkring skeden
- Der er set en sammenhæng mellem rygning og tørre slimhinder, hvorfor et rygestop potentielt vil afhjælpe gener.
Lungefunktion
- Rygning øger risikoen for nedsat lungefunktion.
Hud
- Rygning kan forværre akne.
Tørre øjne
- Der er set en sammenhæng mellem tørre øjne og rygning.
En generel huskeregel er, at med ethvert indtag af alkohol følger en risiko.
Et overdrevet indtag er sundhedsskadeligt, og også i overgangsalderen er det en god idé at følge de officielle anbefalinger.
Det kan for nogle give mening at søge alkoholrådgivning og professionel hjælp, hvilket bl.a. kan findes på alkolinjen.dk
De officielle anbefalinger
- Højst 10 genstande om ugen og højst 4 genstande på samme dag.
Symptomer, der potentielt kan forværres ved alkoholindtag
Der er flere tiltag, du selv kan afprøve for at lindre og afhjælpe potentielle gener forbundet med overgangsalderen.
Selv om der fortsat er behov for yderligere forskning i effekten af sunde alkoholsvaner til at afhjælpe symptomer, gælder det overordnet, at sunde alkoholsvaner aldrig skader og i mange tilfælde kan medføre noget positivt.
Nedenfor findes en oversigt over de tiltag, man selv kan afprøve ud for hvert relevant symptom, hvor forskning indikerer, at der kan være en positiv effekt.
Hede- og svedeture
- For nogle kan det hjælpe at undgå alkohol.
Knogleforandringer
- Et højt alkoholforbrug har en negativ effekt på knoglesundheden.
Gener i munden
- Alkohol kan være medspillende til at forværre følelsen af mundtørhed.
Tørre øjne
- Der er set en sammenhæng mellem tørre øjne og alkoholindtag.
Motion i passende mængder er generelt både godt for det fysiske og det psykiske velbefindende. Derudover er motion et rigtig godt middel til at forebygge og behandle livsstilssygdomme.
Det er vigtigt at huske, at det ikke nødvendigvis handler om, hvordan du bevæger dig, men at du gør det. Det vigtige er, at du finder en motionsform, der giver dig lyst til at være vedholdende og få skabt nogle gode vaner.
De officielle anbefalinger
- Vær fysisk aktiv mindst 30 minutter hver dag.
- Lav aktiviteter, der styrker dine muskler, mindst to gange om ugen.
- Begræns den tid, du sidder stille.
Vil du læse mere om Sundhedsstyrelsens officielle anbefalinger om fysisk aktivitet og stillesiddende tid så følg linket: Anbefalinger om fysisk aktivitet for voksne (18-64 år)
Symptomer, der potentielt kan lindres med fysisk aktivitet
Når det gælder fysisk aktivitet, er der flere tiltag, du selv kan afprøve for at lindre og afhjælpe potentielle gener forbundet med overgangsalderen.
Selvom der fortsat er behov for yderligere forskning i effekten af specifikke træningsformer til at afhjælpe symptomer, gælder det overordnet, at fysisk aktivitet aldrig skader, og i mange tilfælde kan medføre noget positivt.
Nedenfor findes en oversigt over de symptomer, hvor forskning indikerer, at fysisk aktivitet kan have en positiv effekt.
Hede- og svedeture
- Fysisk aktivitet kan potentielt reducere sværhedsgraden af hede- og svedeture, men flere studier på området er nødvendige for at bekræfte denne sammenhæng.
Søvnforstyrrelser og søvnløshed
- Regelmæssig fysisk aktivitet, især udholdenhedstræning, kan bidrage til at forbedre søvnkvaliteten blandt kvinder i overgangsalderen.
Vedvarende træthed og udmattelse
- Fysisk aktivitet hvor der er et fokus på samspillet mellem krop og sind, kan potentielt have en gavnlig effekt. Dog kræves yderligere forskning på området for at kunne drage endelige konklusioner.
Muskelforandringer
- Fysisk aktivitet i form af styrketræning med belastning fra vægte, elastikker eller egen kropsvægt er særligt fordelagtigt til at opretholde muskelmassen og modvirke det aldersrelaterede tab af muskler.
Ledsmerter
- Regelmæssig fysisk aktivitet har vist at have en positiv indvirkning på den selvrapporterede følelse af ledsmerter og stivhed senere i livet. Der er dog behov for flere studier, der undersøger effekten af fysisk aktivitet som lindring af især ledforandringer hos kvinder i overgangsalderen for at kunne underbygge denne antagelse og styrke vidensgrundlaget.
Knogleforandringer
- For at styrke knoglemassen anbefales fysisk aktivitet som f.eks. styrketræning, hvor kroppen bærer vægten, og hvor de store muskelgrupper trænes med øvelser, der indebærer hurtige løft, såkaldt koncentriske muskelkontraktioner.
- Fysisk aktivitet, som involverer hop og stød ved brug af egen kropsvægt, f.eks. tennis, dans, gymnastik, håndbold og fodbold, har også effekt.
- Styrketræning og løb er bedre for din knoglesundhed end f.eks. cykling og svømning.
- Fysisk aktivitet, der indebærer udfordrende statiske og dynamiske øvelser for balancen, enten som del af træningen eller hverdagsaktiviteter. Studier tyder på, at yoga, pilates og tai chi også har en positiv indflydelse på knogletætheden, men yderligere evidens på området er nødvendig for at kunne drage endelige konklusioner.
Gener relateret til sexlivet
- De gavnlige effekter af en sund livsstil med gode motion- og kostvaner kan positivt påvirke sexlivet.
Hovedpine og migræne
- Regelmæssig motion kan forebygge migræneanfald.
- Studier tyder på, at fysisk aktivitet, herunder yoga, samt akupunktur kan have en positiv indflydelse, men der er behov for mere forskning.
Blodtryk
- Flere træningsstudier har vist, at særligt kombineret træning (styrke og konditionstræning) og højintens intervaltræning kan være medvirkende til at sænke blodtrykket hos kvinder i postmenopausen med forhøjet blodtryk.
Forandringer i fedtfordelingen
- Højintens intervaltræning har vist sig at have en positiv indvirkning på at reducere fedt omkring organerne. Dog er denne ændring mest udtalt for kvinder, inden de går i overgangsalderen, hvorfor forebyggelse og et godt udgangspunkt er særligt vigtigt.
Fordøjelsesproblemer
- Regelmæssig fysisk aktivitet kan bidrage til en velfungerende fordøjelse.
Dog er forskning, der direkte undersøger fysisk aktivitet i forhold til problemer med fordøjelsen i overgangsalderen, stadig begrænset.
Derfor er yderligere forskning nødvendig for at kunne drage endelige konklusioner.
Hjernetåge (hukommelses- og koncentrationsbevær)
- Fysisk aktivitet, herunder udholdenhedstræning, har vist sig at have en positiv påvirkning på de kognitive funktioner og den generelle hjernesundhed hos ældre personer via stimulering til bl.a. øget hjernevolumen.
Flere studier på udelukkende kvinder i eller efter overgangsalderen er dog nødvendige for at kunne drage endelige konklusioner.
Følelsesmæssige symptomer
- Fysisk aktivitet som udholdenhedstræning, yoga og dans har vist sig at have gavnlige effekter på følelsesmæssige og mentale symptomer forbundet med overgangsalderen, som f.eks. depression, oplevet stress, livskvalitet og mental trivsel.
Triste og depressive tanker
- Fysisk aktivitet har vist at medføre bemærkelsesværdige forbedringer i depressive symptomer hos kvinder i overgangsalderen.
Stressfølelse
- En sund livsstil med fysisk aktivitet, sund kost og gode søvnvaner kan potentielt reducere stressniveauet.
Angst
- Fysisk aktivitet har vist at medføre bemærkelsesværdige forbedringer i niveauet af angst hos kvinder i overgangsalderen.
I overgangsalderen falder og svinger produktionen af de kvindelige kønshormonerøstrogen og progesteron. Det kan give en række gener og symptomer som beskrevet her på vidensportalen.
For nogle kvinder er symptomerne til at leve med. For andre påvirker de livskvaliteten og hverdagen så meget, at hormonbehandling bliver en god løsning.
Den medicinske betegnelse for hormonbehandling er menopausal hormon terapi (MHT).
I Danmark følger lægerne de nationale retningslinjer for behandling, som er blevet opdateret i februar 2026.
Nedenstående beskrivelse er bl.a. baseret på de hidtidige retningslinjer, men forventes opdateret i foråret 2026.
Som med al anden medicin handler det om at finde den rette balance mellem virkning og mulige bivirkninger.
Din læge kan hjælpe med at vurdere, om en form for hormonbehandling passer til dig. I nogle tilfælde vil lægen vurdere, at risikoen er større end fordelen – og derfor ikke anbefale hormonbehandling.
Hormonbehandling gives for at lindre symptomer i overgangsalderen – ikke for at forebygge sygdom.
Behandlingen kan effektivt hjælpe mod gener som hedeture, søvnproblemer og vaginal tørhed, men den anbefales ikke for at forebygge f.eks. knogleskørhed eller hjerte-kar-sygdomme hos kvinder, som i øvrigt ikke har nogen gener.
Hvis symptomerne er moderate til svære og påvirker søvn, hverdagsliv, energi, humør eller arbejdsevne kan hormonbehandling være en god mulighed at forsøge.
Som ved al medicin skal man dog afveje fordele og risici sammen med sin praktiserende læge eller gynækolog. Lægen vil typisk spørge ind til symptomer, helbredshistorie, livsstil, blodtryk, vægt og eventuelle sygdomme for at vejlede om den mest egnede behandling.
Med eller uden livmoder
Om man har livmoder eller ej, har betydning for, hvordan hormonbehandlingen sammensættes.
Kvinder med livmoder får både østrogen og gestagen. Kombinationen kan gives som:
- Sekvensbehandling, hvor hormonerne tages cyklisk, og man får regelmæssige blødninger. Behandlingsformen bruges oftest i årene omkring den sidste menstruation.
- Kontinuerlig behandling, hvor hormonerne tages dagligt og man ofte ingen blødning får. Behandlingsformen bruges oftest i postmenopausen.
Kvinder uden livmoder får kun østrogen, fordi der ikke er behov for at beskytte livmoderslimhinden.
To typer af østrogenbehandling
- Lokal østrogenbehandling
Østrogenet virker i det område, hvor det påføres – typisk i skeden. Lokal østrogen bruges især mod tørhed, kløe, irritation og smerter ved samleje. Det vedligeholder ud over slimhinderne også bindevævet omkring skede og urinveje og nedsætter dermed også risikoen for urinvejsproblemer for eksempel blærebetændelse og inkontinens.
Da kun meget lidt af hormonet optages i kroppen, er bivirkningerne få, og behandlingen kan bruges i mange år – ofte livslangt.
Den lokale hormonbehandling findes som stikpiller til skeden, vaginalcreme eller vaginalring.
- Systemisk østrogenbehandling
Her optages hormonet i blodbanen og virker i hele kroppen. Det hjælper mod gener som hedeture, nattesved, søvnforstyrrelser og humørsvingninger.
Denne behandling findes som:- Plastre, gel eller spray, der frigiver hormon gennem huden. Fordelen er at hormonet optages direkte via huden ind i blodbanen, hvor det cirkulerer rundt og virker med det samme.
- Tabletter, der indtages gennem munden. Her passerer hormonet via mave-tarm kanalen og gennem leveren, hvor en del af hormonet omsættes til nedbrydningsprodukter, som kroppen ikke har gavn af. Først herefter optages det resterende østrogen i blodbanen, hvor det cirkulerer rundt og har sin virkning.
Behandling med progesteron/gestagen
Hvis kvinden har en livmoder, er det vigtigt at beskytte slimhinden mod overstimulation ved den systemiske østrogenbehandling. Det kan man gøre med hormonet progesteron eller gestagen, som er den kunstige, men mere effektive form af progesteron:
- Hormonspiral med hormonet gestagen undertrykker livmoderslimhinden, så den ikke bliver stimuleret af østrogenet. Dermed får man heller ikke nogen blødning.
- Tabletter med progesteron eller gestagen gives kontinuerligt, og undertrykker også livmoderslimhinden, så den ikke bløder.
- Tabletter med progesteron eller gestagen gives sekventielt, for eksempel i 10-14 dage hver eller hver anden måned, så slimhinden regelmæssigt bliver afstødt og udskiftet.
- Gestagen gives sekventielt alene i 10 dage, bruges ofte ved behandling af blødningsforstyrrelser i overgangsfasen.
Dosis og varighed
Behandlingen med hormoner starter som regel med den laveste dosis, som giver den ønskede lindring af symptomer. Dosis kan justeres op eller ned i samråd med lægen, hvis symptomerne ikke lindres tilstrækkeligt eller ved bivirkninger.
Det frarådes at starte systemisk hormonbehandling, hvis der er gået mere end 10 år siden sidste menstruation eller hvis man er fyldt 60 år, fordi risikoen for bivirkninger derved stiger.
Det er en god ide løbende at tage stilling til, om der fortsat er god grund til at tage hormoner.
Det ved man kun, hvis man langsomt over flere måneder prøver at trappe gradvist ned i dosis. Hvis man ikke får symptomerne tilbage, er det fordi, man er ved at være igennem overgangsalderen.
Lokal østrogenbehandling kan derimod påbegyndes når som helst – før, under eller efter overgangsalderen – og kan bruges livslangt, da den stort set ikke påvirker resten af kroppen.
Hvem bør ikke få hormonbehandling?
I nogle situationer frarådes hormonbehandling, da risikoen vurderes til ikke at opveje fordelene.
Systemisk hormonbehandling gives ikke ved:
- Tidligere eller aktuel brystkræft samt livmoderslimhindekræft, særligt ved kendt fortykkelse af livmoderslimhinden eller ved genetisk disposition for æggestokkræft.
- Tidligere eller aktuelle blodpropper, slagtilfælde eller blodprop i hjertet samt personer med faktor V leiden og antiphospholipid syndrom (gælder dog som regel ikke for den østrogenbehandling, der bliver givet via huden).
- Kvinder med migræne med aura.
- Akut eller kronisk aktiv lever-sygdom (gælder kun for den østrogenbehandling, der bliver givet som tabletter).
- Uafklaret vaginal blødning.
- Tidligere behandling for visse sjældne og aggressive gynækologiske kræftformer.
- Unormale fund på mammografi eller ultralydsundersøgelser af brystet.
Derudover vurderer lægen den samlede hjerte-kar-risiko (alder, blodtryk, kolesterol, rygning, vægt m.m.), før en behandling eventuelt startes.
Lokal hormonbehandling gives som udgangspunkt ikke ved
- Behandling med aromatase-hæmmere og tamoxifen som følge af brystkræft.
Dette afsnit om hormonbehandling er revideret af gynækolog og overlæge Anette Tønnes Pedersen. Hun er også formand for det udvalg i Dansk Selskab for Obstetrik og Gynækologi, der udarbejder retningslinjer for behandlingen af symptomer i overgangsalder.
Ligesom med al andet medicinsk behandling er der bivirkninger og risici, hvorfor man altid bør opveje fordelene og ulemperne over for hinanden.
Det er meget individuelt, om der opleves bivirkninger ved systemisk hormonbehandling, hvilket også afhænger af behandlingsvalg og dosis.
Man vil ofte reducere dosis, hvis bivirkningerne er generende.
Man kan ved samtale med sin praktiserende læge eller gynækolog få grundig information om bivirkningerne, inden man eventuelt påbegynder hormonbehandling.
Ved systemisk hormonbehandling kan bivirkninger være
- Brystspændinger
- Uregelmæssige blødninger
- Kvalme
- Humørsvingninger
- Væske i kroppen
- Hovedpine
- Tendens til uren hud
- Vækst af muskelknuder i livmoderen
- Lokale hudreaktioner af hormonbehandling via huden
Ved lokal behandling kan bivirkningerne være
- Øget udflåd eller kløe i underlivet
Andre faktorer såsom genetik, generel sundhed, livsstil og vægt kan ligeledes påvirke risikoen for bivirkninger.
Risici ved systemisk hormonbehandling
- Der kan være en øget risiko for blodpropper ved hormonbehandling sammenlignet med ingen behandling.
Risikoen varierer alt efter, om det drejer sig om arterielle (i pulsårer, der fører blod ud fra hjertet) eller venøse (i blodårer, der fører blod tilbage til hjertet) blodpropper, og afhænger også af, hvornår man starter med hormonbehandlingen og hvordan hormonerne gives.
Risikoen ser ud til at være lavest ved behandling gennem huden (for eksempel plastre eller gel) og ved behandling med østrogen alene.
Behandling med østrogen optaget via huden som plastre, gel eller spray øger ikke risikoen for veneblodpropper.
Behandling med østrogen kombineret med progesteron/gestagen øger risikoen for arterielle blodpropper, hvis behandlingen startes op mere end 10 år efter sidste menstruation eller efter man er fyldt 60 år. - Kvinder under 50 år har den samme livstidsrisiko for brystkræft med hormonbehandling sammenlignet med jævnaldrende kvinder som stadig har en normal hormonproduktion i æggestokkene.
- Kvinder over 50 år, har en højere livstidsrisiko for brystkræft, med hormonbehandling i 5 år eller mere efter 50-års alderen, sammenlignet med kvinder i samme alder, som ikke får hormonbehandling.
Risikoen er lige stor, om det gives som tabletter eller gennem huden. Risikoen er lavest hvis man får østrogen alene uden progesteron eller gestagen.
Set over livstid har kvinder i gennemsnit en risiko på 10% for at udvikle brystkræft. Forskning har vist, at hvis man tager et tilskud af østrogen fra 50-års-alderen, går der fem år, før man statistisk ligger i en anden risikogruppe.
Hvis man stopper hormonbehandling efter 3-4 år, har man samme risiko for brystkræft som tidligere. Det vil sige, at hvis man fortsætter ud over fem år efter 50-års alderen, kan livstidsrisikoen være 1-2 procent højere, lidt afhængig af hvilken type behandling man får. Hvis man fortsætter i 10 år efter 50-års alderen løfter man sin livstidsrisiko med 2-4 procent, afhængig af type behandling. - Med østrogen alene er der en øget risiko for kræft i livmoderslimhinden. Denne risiko er mindre, når man supplerer østrogenbehandlingen med sekventielt gestagen. Der er stort set ingen øget risiko, hvis østrogen kombineres med kontinuerligt gestagen, som giver en blødningsfri behandling.
Der er stadig kun meget få studier, som belyser, hvordan tilskud med mikroniseret progesteron i sekventielt eller kontinuerligt regime påvirker risikoen for kræft i livmoderslimhinden.
Der er en lille forøget risiko for æggestokkræft sammenlignet med ingen hormonbehandling.
Risici ved lokal hormonbehandling
- Der er ikke påvist øget risiko for blodpropper, brystkræft, kræft i livmoderhalsen eller kræft i skeden eller de ydre kønsorganer med lokal østrogenbehandling.
Dette afsnit om bivirkninger og risici ved hormonbehandling er revideret af gynækolog og overlæge Anette Tønnes Pedersen. Hun er også formand for det udvalg i Dansk Selskab for Obstetrik og Gynækologi, der udarbejder retningslinjer for behandlingen af symptomer i overgangsalder.
Nedenfor er samlet en oversigt over hormonelle behandlingsmidler, der ikke indgår som del af den normale behandling i de gældende retningslinjer.
Det er altså behandlingsmidler, der ikke er førstevalget, men som man kan være stødt på i søgen efter information. Fælles for dem alle er, at de kan have en gavnlig effekt i behandling af symptomer forbundet med overgangsalderen.
Testosteron
- Behandling med tilskud af testosteron kan modvirke nedsat sexlyst, men har kun effekt hos 50-60% af de kvinder som får behandlingen. Der er ikke fundet videnskabeligt belæg for effekt af testosteronbehandling på energi eller muskelstyrke.
Præparater med testosteron er i Danmark kun godkendt til behandling af mænd. Behandling af kvinder med testosteron foregår således ”off label”, hvilket skærper den ordinerende læges ansvar for behandlingen. Nedsat sexlyst er komplekst, og mange andre faktorer kan spille ind. - Risikoen for bivirkninger med en lav dosis testosteron (1/10 af den dosis, der er beregnet til mænd) er lille. Bivirkningerne kan være uønsket behåring for eksempel på overlæben og hagen, uren hud eller tab af hovedhår. Langtidsbivirkningerne er dårligt belyst.
Tibolone
Tibolone er et kombinationspræparat med østrogen, progesteron og androgene effekter. Behandling med Tibolone kan i særlige tilfælde gives mod symptomer forbundet med overgangsalderen herunder særligt hede-svedeture samt nattesved og lidelser relateret til underlivet. Det udskrives primært, hvis andre typer hormonbehandling ikke kan anvendes. Bivirkninger og risici for eksempel for brystkræft svarer til behandling med systemisk østrogen kombineret med kontinueligt gestagen.
Utrogestagen/bioidentiske hormoner
- Behandling med bioidentiske hormoner er betegnelsen for kemisk fremstillede hormoner, der er fuldt identiske med de hormoner, der naturligt findes i kroppen allerede.
Det mikroniserede progesteron-præparat kaldet Utrogestan er en behandlingsform, som er godkendt som supplement til østrogenbehandling.
Behandlingsformen er ikke førstevalget, da der fortsat eksisterer en vis usikkerhed omkring effekt og bivirkninger.
Dette afsnit om yderligere hormonelle behandlingsmidler er revideret af gynækolog og overlæge Anette Tønnes Pedersen. Hun er også formand for det udvalg i Dansk Selskab for Obstetrik og Gynækologi, der udarbejder retningslinjer for behandlingen af symptomer i overgangsalder.
Hvis man ikke ønsker eller ikke må få præparater med hormoner, findes der ikke-hormonelle præparater som er effektive til lindring af hede-svendeture samt nattesved:
Fezolinetant (Veoza)
- Behandling med det ikke-hormonelle lægemiddelalternativ Fezolinetant (Veoza) har vist en positiv indvirkning på hede- og svedeture af moderat til svær karakter. Dog er det knap så effektivt som hormonbehandling.
Fezolinetant kan også være et effektivt middel mod søvnforstyrrelser i overgangsalderen.
Antidepressiv medicin
- Behandling med antidepressiv medicin (SSRI og SNRI) har vist sig at have gavnlige effekter på hede- og svedeture. Det er dog ikke nær så effektivt som behandling med fezolinetant eller hormonbehandling. Behandlingsmidlet er ikke lavet til dette formål – der er derfor også her tale om en ”off label” behandling.
Antiepileptikum medicin
- Behandling med medicin mod epileptiske anfald (Gabapentin) har ligeledes vist at have en vis positiv indvirkning på hede- og svedeture. Behandlingsmidlet er ikke lavet til dette formål – der er derfor også her tale om en ”off label” behandling.
Vaginale ikke-hormonelle behandlingsformer
- Behandling med ikke-hormonelle fugtighedscremer, glidecremer eller stikpiller kan benyttes til at afhjælpe lokale symptomer fra slimhinderne i underlivet.
Naturpræparater
- Som alternativ til hormonbehandling med bioidentisk østrogen findes fytoøstrogener (”planteøstrogen”), der f.eks. er til stede i produkter som rødkløverekstrakt og fermenteret soja. Plantestofferne er ikke østrogener, men stimulerer østrogenreceptorerne i kroppen på samme måde som østrogenet.
Den mest udbredte type hedder isoflavoner, som har en positiv effekt på hede- og svedeture. Der er god evidens for effekt, men meget mangelfuld forskning af bivirkninger.
Dette afsnit om ikke-hormonelle behandlingsformer er revideret af gynækolog og overlæge Anette Tønnes Pedersen. Hun er også formand for det udvalg i Dansk Selskab for Obstetrik og Gynækologi, der udarbejder retningslinjer for behandlingen af symptomer i overgangsalder.
Hvis du oplever, at symptomer relateret til overgangsalderen fylder meget i din hverdag, er det en god idé at kontakte din praktiserende læge.
Når du bestiller tiden hos din praktiserende læge, skal du ved tidsbestillingen informere om, at konsultationen skal dreje sig om gener i forbindelse med overgangsalderen. En fysisk konsultation vil for de fleste kvinder være at foretrække fremfor både video- og e-konsultation, da den direkte kontakt kan føles mere personlig.
For at få mest muligt ud af tiden hos lægen, kan du forberede dig på konsultationen:
- Lægen vil med stor sandsynlighed spørge ind til datoen for din sidste menstruation og til din menstruationscyklus. Menstruationscyklus regnes fra 1. menstruationsdag, til næste gang menstruationen begynder. En menstruationsapp kan være et godt redskab til at vurdere, om din menstruation er regelmæssig eller uregelmæssig.
- Vær konkret i forhold til, hvad dine symptomer handler om, hvad der kan udløse dem, og hvad du selv har gjort for at lindre dem.
- Du kan også forberede dig ved at søge information om, hvad overgangsalderen betyder, og hvilke behandlingsmuligheder der foreligger. Forarbejdet kan derudover også bestå i at tale med andre kvinder om deres erfaringer med både fysiske og psykiske overgangsalderssymptomer og ikke mindst om, hvad der har hjulpet dem.
- Umiddelbart inden konsultationen med lægen er det en fordel at overveje hvilke spørgsmål eller problemstillinger, du har brug for at drøfte. Skriv evt. spørgsmålene ned, og start med det vigtigste først.
Husk, at du under konsultationen altid kan spørge uddybende, hvis du ikke er helt sikker på at have forstået lægens svar eller forklaring. Hvis du har rigtig mange spørgsmål, og konsultationstiden ikke er tilstrækkelig, må du bestille en ny konsultation, så du ender med at føle dig godt klædt på.
Den praktiserende læge har brug for at kende til tidligere sygdomme, især brystkræft, hjertekarsygdom og livmoderkræft. Sammen med din læge beslutter I, hvad der er den rigtige behandling for dig.
For nogle kan hormonbehandling være en god løsning, og for andre er det ikke. Uanset hvad kan alle med fordel fokusere på deres livsstil, herunder kost, motion, søvn og håndtering af stress.
Bliv ikke skuffet, hvis ikke hormonbehandling er den rette løsning for dig, eller hvis en eventuel behandling først kan sættes i gang ved en opfølgende konsultation.
I nogle tilfælde er det nødvendigt at foretage forskellige undersøgelser såsom blodprøver, blodtryksmålinger, brystundersøgelse og en gynækologisk undersøgelse.
Dette afsnit er skrevet af praktiserende læge Karen Bille.
I forskningsprojektet ”Overgangsalderen i almen praksis” undersøger vi mødet mellem kvinder og den praktiserende læge.
Dette standardiserede og internationale anvendte spørgeskema, Menopause Rating Scale (MRS), kan bruges til at danne et overblik over, hvordan symptomer og gener i overgangsalderen påvirker hverdagen.
Skemaet kan bruges til forberedelse før en konsultation hos læge eller gynækolog.
I skemaet er der listet symptomer og gener, der kan være relateret til overgangsalderen. Det er vigtigt at understrege, at de listede symptomerne også kan have andre årsager end overgangsalderen
Evidens-scoren
Evidens-scoren er for KiSOs undersektion ’Viden til kvinder’ et udtryk for, hvor stærk en sammenhæng der er mellem et symptom og forandringer associeret med overgangsalderen. Evidens-scoren er givet på baggrund af fund i litteratur samt en vurdering af, hvor valid og pålidelig den samlede mængde af litteratur vurderes at være.
Hvert beskrevet symptom der potentielt er relateret til overgangsalderen, der er fremhævet på portalen med fed, har fået tildelt en evidens-score. Evidens-scoren er altså ikke givet for underafsnittene hovedpointer og tiltag til forebyggelse gennem livsstil.
Når det drejer sig om symptomer relateret til overgangsalderen, er vidensgrundlaget for mange af disse ikke fuldstændigt, men mange af de fremhævede pointer vurderes som relevante at formidle på trods. Særligt på grund af disse situationer er det dog vigtigt at tydeliggøre, når der er begrænset evidens, så det står klart, at flere andre faktorer kan spille ind, og at der er tale om potentielle sammenhænge som kræver yderligere forskning.
Med inspiration i ‘The Grading of Recommendations Assessment, Development and Evaluation (GRADE) approach’, der er en international metode til systematisk vurdering af evidens, er følgende oversigt udarbejdet specifikt til KiSOs undersektion ’Viden til kvinder’.
Nedenstående oversigt er udarbejdet og evidens-score er givet med det formål at sikre en tydelig gennemsigtighed i både vurdering og formidling af evidens.
4 Høj evidens
For symptomer med denne evidensscore viser resultaterne konsistent, at symptomet har en direkte stærk association med overgangsalderen.
Litteraturen bag denne evidensscore er bl.a. systematiske reviews med meta-analyser, der bygger på flere studier af høj kvalitet. Studierne behøver ikke at være randomiserede kontrollerede studier (RCT’er), da der ikke undersøges en behandling, men tilstedeværelsen af symptomer.
3 Moderat evidens
For symptomer med denne evidensscore viser resultaterne gennemgående ens fund og peger på en sammenhæng mellem symptomet og overgangsalderen.
Litteraturen bag denne evidensscore er bl.a. flere større observationsstudier samt narrative reviews, der bygger på et bredt udvalg af relevante studier.
2 Lav evidens
For symptomer med denne evidensscore viser resultaterne en mulig sammenhæng mellem symptomet og overgangsalderen.
Litteraturen bag denne evidensscore er bl.a. få mindre ensartede observationsstudier.
1 Meget lav evidens
For symptomer med denne evidensscore antyder resultaterne en mulig association med overgangsalderen.
Litteraturen bag denne evidensscore er enkeltstående eller mindre ensartede studier.
På vidensportalen er hyppigheden af symptomer i overgangsalderen for den danske befolkning af kvinder i alderen 45-59 år angivet.
Disse procenttal stammer fra den landsdækkende spørgeskemaundersøgelse KiSO Survey fra 2024.
Spørgeskemaundersøgelsen er gennemført blandt kvinder i alderen 45–59 år, hvoraf 153.800 kvinder deltog (deltagerprocent 27%).
For bedst muligt at repræsentere alle danske kvinder i alderen 45-59 år i 2024 er alle procenttal på vidensportalen vægtede baseret på uddannelsesniveau, indkomst, antal børn og alder for baggrundsbefolkningen af kvinder målgruppen.
Alle procenttal på vidensportalen relaterer sig til symptomer og gener, der opleves i den naturlige perimenopause og postmenopause.
Indholdet på KiSOs vidensportal er blevet til på baggrund af en grundig og detaljeret gennemgang af tilgængelige studier om menopause.
Teksterne er verificeret af relevante eksperter fra KiSOs forskningsnetværk med specialviden inden for hvert fagområde, herunder bl.a.:
Professor på Institut for Folkesundhed Aarhus Universitet, Mette Hansen (gener og smerter i bevægeapparatet, muskelsmerter, ledsmerter, knogleforandringer).
MD, PhD, postdoc på Rigshospitalet, Afdeling for Hjerne- og Nervesygdomme, Mona Ameri Chalmer (hovedpine og migræne, svimmelhed).
Forskningstandplejer, Marija Darwish (gener i munden).
Lektor på Institut for Idræt og Ernæring, Københavns Universitet, Henrik Munch Roager (fordøjelsesproblemer).
Videnskabelig litteratur varierer i styrken af evidens og kan hierarkisk forenklet opstilles på følgende måde:
- Systematiske reviews med meta-analyser
- Randomiserede kontrollerede forsøg (RCT)
- Observationsstudier
- Case-rapporter / case-serier
- Ekspertvurderinger
Litteraturen anvendt i KiSOs undersektion ’Viden til kvinder’ stammer i overvejende grad fra de tre øverste kategorier (systematiske reviews med meta-analyser, randomiserede kontrollerede forsøg og observationsstudier). Vurderingen af evidens-scoren er derfor særligt afhængig af hvilken type litteratur samt kvaliteten af denne, der har fundet en konkret sammenhæng mellem overgangsalderen og et symptom.
Den anvendte litteratur i KiSOs undersektion ‘Viden til kvinder’ består primært af peer-reviewed artikler fundet gennem relevante forskningsdatabaser. Det er på baggrund af disse referencer, at alle symptombeskrivelser er blevet udarbejdet og evidens-scoren er blevet givet.
Derudover er der identificeret yderligere relevante studier via referencelister i de gennemgåede artikler. Der ikke er udført en systematisk litteratursøgning for hvert symptom, hvorfor der ikke foreligger søgestrenge for de enkelte emner. Dette kan ses som en begrænsning for indholdet på vidensportalen.
Af denne årsag er det vigtigt at pointere, at der højst sandsynligt findes mere relevant litteratur inden for de enkelte emner. Dette betyder også, at det faktuelle evidensgrundlag for hvert emne kan afvige fra den vurdering, der her er angivet på vidensportalen.
Yderligere bør det pointeres, at der ikke er foretaget en systematisk vurdering af risiko for bias i de enkelte studier. Alle studierne er læst med et kritisk blik, og fundene er vurderet ved at sammenholde metodiske tilgange og evidensgrundlag.
Nedenfor er et overblik over samtlige referencer benyttet til udarbejdelsen af KiSOs undersektionen ‘Viden til kvinder’.
Referencer til afsnittet hede- og svedeture
Fang Y, Liu F, Zhang X, Chen L, Liu Y, Yang L, et al. Mapping global prevalence of menopausal symptoms among middle-aged women: a systematic review and meta-analysis. BMC Public Health. 2024 Jul 2;24(1):1767.
Opoku AA, Abushama M, Konje JC. Obesity and menopause. Vol. 88, Best Practice and Research: Clinical Obstetrics and Gynaecology. Bailliere Tindall Ltd; 2023.
Crandall CJ, Mehta JM, Manson JE. Management of Menopausal Symptoms. JAMA. 2023 Feb 7;329(5):405.
Deecher DC, Dorries K. Understanding the pathophysiology of vasomotor symptoms (hot flushes and night sweats) that occur in perimenopause, menopause, and postmenopause life stages. Vol. 10, Archives of Women’s Mental Health. 2007. p. 247–57.
Santoro N, Roeca C, Peters BA, Neal-Perry G. The Menopause Transition: Signs, Symptoms, and Management Options. Vol. 106, Journal of Clinical Endocrinology and Metabolism. Endocrine Society; 2021. p. 1–15.
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
El Khoudary SR, Greendale G, Crawford SL, Avis NE, Brooks MM, Thurston RC, et al. The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause. 2019 Oct;26(10):1213–27.
Lauritsen CG, Chua AL, Nahas SJ. Current Treatment Options: Headache Related to Menopause—Diagnosis and Management. Vol. 20, Current Treatment Options in Neurology. Current Science Inc.; 2018.
Zeng W, Xu J, Yang Y, Lv M, Chu X. Factors influencing sleep disorders in perimenopausal women: a systematic review and meta-analysis. Front Neurol. 2025 Feb 7;16.
Gombert-Labedens M, Vesterdorf K, Fuller A, Maloney SK, Baker FC. Effects of menopause on temperature regulation. Temperature. 2025 Apr 3;12(2):92–132.
Anderson DJ, Chung HF, Seib CA, Dobson AJ, Kuh D, Brunner EJ, et al. Obesity, smoking, and risk of vasomotor menopausal symptoms: a pooled analysis of eight cohort studies. Am J Obstet Gynecol. 2020 May;222(5):478.e1-478.e17.
Makara-Studzińśka MT, Kryś-Noszczyk KM, Jakiel G. Epidemiology of the symptoms of menopause – an intercontinental review. Menopausal Review. 2014;3:203–11.
Lambert MNT, Thorup AC, Hansen ESS, Jeppesen PB. Combined Red Clover isoflavones and probiotics potently reduce menopausal vasomotor symptoms. PLoS One. 2017 Jun 7;12(6):e0176590.
Rowe IJ, Baber RJ. The effects of phytoestrogens on postmenopausal health. Climacteric. 2021 Jan 2;24(1):57–63.
Barnard ND, Kahleova H, Holtz DN, Znayenko-Miller T, Sutton M, Holubkov R, et al. A dietary intervention for vasomotor symptoms of menopause: a randomized, controlled trial. Menopause. 2023 Jan;30(1):80–7.
Noll PRES, Campos CAS, Leone C, Zangirolami-Raimundo J, Noll M, Baracat EC, et al. Dietary intake and menopausal symptoms in postmenopausal women: a systematic review. Climacteric. 2021 Mar 4;24(2):128–38.
Liu T, Chen S, Mielke GI, McCarthy AL, Bailey TG. Effects of exercise on vasomotor symptoms in menopausal women: a systematic review and meta-analysis. Climacteric. 2022 Nov 2;25(6):552–61.
Sánchez-García JC, López Hernández D, Piqueras-Sola B, Cortés-Martín J, Reinoso-Cobo A, Menor-Rodríguez MJ, et al. Physical Exercise and Dietary Supplementation in Middle-Aged and Older Women: A Systematic Review. J Clin Med. 2023 Nov 23;12(23):7271.
Daley AJ, Stokes-Lampard HJ, MacArthur C. Exercise to reduce vasomotor and other menopausal symptoms: A review. Maturitas. 2009 Jul;63(3):176–80.
Nelson HD. Commonly Used Types of Postmenopausal Estrogen for Treatment of Hot Flashes. JAMA. 2004 Apr 7;291(13):1610.
Fasero M, Sanchez M, Baquedano L, Gippini I, Fuentes D, Navarro C, et al. Management of menopausal hot flushes. Recommendations from the Spanish Menopause Society. Eur J Obstet Gynecol Reprod Biol X. 2025 Mar;25:100366.
Khan SJ, Kapoor E, Faubion SS, Kling JM. Vasomotor Symptoms During Menopause: A Practical Guide on Current Treatments and Future Perspectives. Int J Womens Health. 2023;15:273–87.
Shams T, Firwana B, Habib F, Alshahrani A, AlNouh B, Murad MH, et al. SSRIs for Hot Flashes: A Systematic Review and Meta-Analysis of Randomized Trials. J Gen Intern Med. 2014 Jan 26;29(1):204–13
Handley AP, Williams M. The efficacy and tolerability of SSRI/SNRIs in the treatment of vasomotor symptoms in menopausal women: A systematic review. J Am Assoc Nurse Pract. 2015 Jan;27(1):54–61.
Referencer til afsnittet søvnforstyrrelser og søvnløshed
Santoro N, Roeca C, Peters BA, Neal-Perry G. The Menopause Transition: Signs, Symptoms, and Management Options. Vol. 106, Journal of Clinical Endocrinology and Metabolism. Endocrine Society; 2021. p. 1–15.
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Zeng W, Xu J, Yang Y, Lv M, Chu X. Factors influencing sleep disorders in perimenopausal women: a systematic review and meta-analysis. Front Neurol. 2025 Feb 7;16.
Strand NH, D’Souza RS, Gomez DA, Whitney MA, Attanti S, Anderson MA, et al. Pain during menopause. Vol. 191, Maturitas. Elsevier Ireland Ltd; 2025.
Duralde ER, Sobel TH, Manson JE. Management of perimenopausal and menopausal symptoms. BMJ. 2023 Aug 8;e072612.
Stute P, Lozza-Fiacco S. Strategies to cope with stress and anxiety during the menopausal transition. Maturitas. 2022 Dec;166:1–13.
Jurado‐Fasoli L, De‐la‐O A, Molina‐Hidalgo C, Migueles JH, Castillo MJ, Amaro‐Gahete FJ. Exercise training improves sleep quality: A randomized controlled trial. Eur J Clin Invest. 2020 Mar 12;50(3).
Taylor-Swanson L, Wong AE, Pincus D, Butner JE, Hahn-Holbrook J, Koithan M, et al. The dynamics of stress and fatigue across menopause: attractors, coupling, and resilience. Menopause. 2018 Apr;25(4):380–90.
Baker FC, de Zambotti M, Colrain IM, Bei B. Sleep problems during the menopausal transition: prevalence, impact, and management challenges. Nat Sci Sleep. 2018;10:73–95.
Gava G, Orsili I, Alvisi S, Mancini I, Seracchioli R, Meriggiola MC. Cognition, Mood and Sleep in Menopausal Transition: The Role of Menopause Hormone Therapy. Medicina (B Aires). 2019 Oct 1;55(10):668.
Haufe A, Baker FC, Leeners B. The role of ovarian hormones in the pathophysiology of perimenopausal sleep disturbances: A systematic review. Sleep Med Rev. 2022 Dec;66:101710.
Haufe A, Leeners B. Sleep Disturbances Across a Woman’s Lifespan: What Is the Role of Reproductive Hormones? J Endocr Soc. 2023 Mar 6;7(5).
Baker FC, de Zambotti M, Colrain IM, Bei B. Sleep problems during the menopausal transition: prevalence, impact, and management challenges. Nat Sci Sleep. 2018 Feb;Volume 10:73–95.
BIXLER EO, VGONTZAS AN, LIN HM, TEN HAVE T, REIN J, VELA-BUENO A, et al. Prevalence of Sleep-disordered Breathing in Women: effects of gender. Am J Respir Crit Care Med. 2001 Mar 1;163(3):608–13.
Kravitz HM, Ganz PA, Bromberger J, Powell LH, Sutton-Tyrrell K, Meyer PM. Sleep difficulty in women at midlife: a community survey of sleep and the menopausal transition*. Menopause: The Journal of The North American Menopause Society. 2003;10(1):19–28.
Nolan BJ, Liang B, Cheung AS. Efficacy of Micronized Progesterone for Sleep: A Systematic Review and Meta-analysis of Randomized Controlled Trial Data. J Clin Endocrinol Metab. 2021 Mar 25;106(4):e942–51.
Harlow SD, Gold EB, Hood MM, Mukwege AA, Randolph JF, Greendale GA. Abnormal uterine bleeding is associated with fatigue during the menopause transition. Menopause. 2025 Jun;32(6):499–504.
Xu Q, Lang CP. Examining the relationship between subjective sleep disturbance and menopause. Menopause. 2014 Dec;21(12):1301–18.
Cintron D, Lipford M, Larrea-Mantilla L, Spencer-Bonilla G, Lloyd R, Gionfriddo MR, et al. Efficacy of menopausal hormone therapy on sleep quality: systematic review and meta-analysis. Endocrine. 2017 Mar 11;55(3):702–11.
Referencer til afsnittet vedvarende træthed og udmattelse
Fang Y, Liu F, Zhang X, Chen L, Liu Y, Yang L, et al. Mapping global prevalence of menopausal symptoms among middle-aged women: a systematic review and meta-analysis. BMC Public Health. 2024 Jul 2;24(1):1767.
Santoro N, Epperson CN, Mathews SB. Menopausal Symptoms and Their Management. Vol. 44, Endocrinology and Metabolism Clinics of North America. W.B. Saunders; 2015. p. 497–515.
Horst K, Cirino N, Adams KE. Menopause and mental health. Curr Opin Obstet Gynecol. 2025 Apr;37(2):102–10.
Gava G, Orsili I, Alvisi S, Mancini I, Seracchioli R, Meriggiola MC. Cognition, Mood and Sleep in Menopausal Transition: The Role of Menopause Hormone Therapy. Medicina (B Aires). 2019 Oct 1;55(10):668.
Harlow SD, Gold EB, Hood MM, Mukwege AA, Randolph JF, Greendale GA. Abnormal uterine bleeding is associated with fatigue during the menopause transition. Menopause. 2025 Jun;32(6):499–504.
Taylor-Swanson L, Wong AE, Pincus D, Butner JE, Hahn-Holbrook J, Koithan M, et al. The dynamics of stress and fatigue across menopause: attractors, coupling, and resilience. Menopause. 2018 Apr;25(4):380–90.
Hirose A, Terauchi M, Akiyoshi M, Owa Y, Kato K, Kubota T. Subjective insomnia is associated with low sleep efficiency and fatigue in middle-aged women. Climacteric. 2016 Jul 3;19(4):369–74.
Ali AM, Ahmed AH, Smail L. Psychological Climacteric Symptoms and Attitudes toward Menopause among Emirati Women. Int J Environ Res Public Health. 2020 Jul 13;17(14):5028.
Converso D, Viotti S, Sottimano I, Loera B, Molinengo G, Guidetti G. The relationship between menopausal symptoms and burnout. A cross-sectional study among nurses. BMC Womens Health. 2019 Dec 27;19(1):148.
Barnish M, Sheikh M, Scholey A. Nutrient Therapy for the Improvement of Fatigue Symptoms. Nutrients. 2023 Apr 30;15(9):2154.
Aibar-Almazán A, Hita-Contreras F, Cruz-Díaz D, de la Torre-Cruz M, Jiménez-García JD, Martínez-Amat A. Effects of Pilates training on sleep quality, anxiety, depression and fatigue in postmenopausal women: A randomized controlled trial. Maturitas. 2019 Jun;124:62–7.
Xu H, Liu J, Li P, Liang Y. Effects of mind-body exercise on perimenopausal and postmenopausal women: a systematic review and meta-analysis. Menopause. 2024 May;31(5):457–67.
Referencer til afsnittet blødningsforstyrrelser
Harlow SD, Gold EB, Hood MM, Mukwege AA, Randolph JF, Greendale GA. Abnormal uterine bleeding is associated with fatigue during the menopause transition. Menopause. 2025 Jun;32(6):499–504.
Paramsothy P, Harlow S, Greendale G, Gold E, Crawford S, Elliott M, et al. Bleeding patterns during the menopausal transition in the multi‐ethnic Study of Women’s Health Across the Nation ( <scp>SWAN</scp> ): a prospective cohort study. BJOG. 2014 Nov 16;121(12):1564–73.
Donnez J, Carmona F, Maitrot-Mantelet L, Dolmans MM, Chapron C. Uterine disorders and iron deficiency anemia. Fertil Steril. 2022 Oct;118(4):615–24.
Harlow SD, Gass M, Hall JE, Lobo R, Maki P, Rebar RW, et al. Executive summary of the Stages of Reproductive Aging Workshop + 10. Menopause. 2012 Apr;19(4):387–95.
Jain V, Chodankar RR, Maybin JA, Critchley HOD. Uterine bleeding: how understanding endometrial physiology underpins menstrual health. Nat Rev Endocrinol. 2022 May 8;18(5):290–308.
Tian Y, Bai B, Wang L, Zhou Z, Tang J. Contributing factors related to abnormal uterine bleeding in perimenopausal women: a case–control study. J Health Popul Nutr. 2024 Apr 18;43(1):52.
Dreisler E, Frandsen CS, Ulrich L. Perimenopausal abnormal uterine bleeding. Maturitas. 2024 Jun;184:107944.
Ely JW, Kennedy CM, Clark EC, Bowdler NC. Abnormal Uterine Bleeding: A Management Algorithm. The Journal of the American Board of Family Medicine. 2006 Nov 1;19(6):590–602.
Referencer til afsnittet gener i bevægeapparatet
Fang Y, Liu F, Zhang X, Chen L, Liu Y, Yang L, et al. Mapping global prevalence of menopausal symptoms among middle-aged women: a systematic review and meta-analysis. BMC Public Health. 2024 Jul 2;24(1):1767.
Sánchez-García JC, López Hernández D, Piqueras-Sola B, Cortés-Martín J, Reinoso-Cobo A, Menor-Rodríguez MJ, et al. Physical Exercise and Dietary Supplementation in Middle-Aged and Older Women: A Systematic Review. J Clin Med. 2023 Nov 23;12(23):7271.
Santoro N, Roeca C, Peters BA, Neal-Perry G. The Menopause Transition: Signs, Symptoms, and Management Options. Vol. 106, Journal of Clinical Endocrinology and Metabolism. Endocrine Society; 2021. p. 1–15.
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Wright VJ, Schwartzman JD, Itinoche R, Wittstein J. The musculoskeletal syndrome of menopause. Climacteric. Taylor and Francis Ltd.; 2024.
Hettchen M, von Stengel S, Kohl M, Murphy MH, Shojaa M, Ghasemikaram M, et al. Changes in menopausal risk factors in early postmenopausal osteopenic women after 13 months of high-intensity exercise: The randomized controlled ACTLIFE-RCT. Clin Interv Aging. 2021;16:83–96.
García-Gomáriz C, Blasco JM, MacIán-Romero C, Guillem-Hernández E, Igual-Camacho C. Effect of 2 years of endurance and high-impact training on preventing osteoporosis in postmenopausal women: Randomized clinical trial. Menopause. 2018 Mar 1;25(3):301–6.
Richette P, Corvol M, Bardin T. Estrogens, cartilage, and osteoarthritis. Joint Bone Spine. 2003 Aug;70(4):257–62.
Zhou M, Han S, Zhang W, Wu D. Efficacy and safety of vitamin K2 for postmenopausal women with osteoporosis at a long-term follow-up: meta-analysis and systematic review. J Bone Miner Metab. 2022 Sep 16;40(5):763–72.
Sullivan SD, Lehman A, Nathan NK, Thomson CA, Howard B V. Age of menopause and fracture risk in postmenopausal women randomized to calcium + vitamin D, hormone therapy, or the combination: results from the Women’s Health Initiative Clinical Trials. Menopause. 2017 Apr;24(4):371–8.
Ji M, Yu Q. Primary osteoporosis in postmenopausal women. Chronic Dis Transl Med. 2015 Mar;1(1):9–13.
Johnell O, Kanis JA. An estimate of the worldwide prevalence and disability associated with osteoporotic fractures. Osteoporosis International. 2006 Dec;17(12):1726–33.
Gennari L, Merlotti D, Valleggi F, Martini G, Nuti R. Selective Estrogen Receptor Modulators for Postmenopausal Osteoporosis Current State of Development. Vol. 24, Drugs Aging. 2007.
Rolland YM, Iii HMP, Patrick P, Banks WA, Morley JE. Loss of Appendicular Muscle Mass and Loss of Muscle Strength in Young Postmenopausal Women [Internet]. 2007. Available from: https://academic.oup.com/biomedgerontology/article/62/3/330/655816
Gulati M, Dursun E, Vincent K, Watt FE. The influence of sex hormones on musculoskeletal pain and osteoarthritis. Vol. 5, The Lancet Rheumatology. Elsevier Ltd; 2023. p. e225–38.
König D, Oesser S, Scharla S, Zdzieblik D, Gollhofer A. Specific Collagen Peptides Improve Bone Mineral Density and Bone Markers in Postmenopausal Women—A Randomized Controlled Study. Nutrients. 2018 Jan 16;10(1):97.
Kemmler W, Shojaa M, Kohl M, von Stengel S. Effects of Different Types of Exercise on Bone Mineral Density in Postmenopausal Women: A Systematic Review and Meta-analysis. Calcif Tissue Int. 2020 Nov 12;107(5):409–39.
Kuo YY, Chang HY, Huang YC, Liu CW. Effect of Whey Protein Supplementation in Postmenopausal Women: A Systematic Review and Meta-Analysis. Nutrients. 2022 Oct 10;14(19):4210.
Finkelstein JS, Brockwell SE, Mehta V, Greendale GA, Sowers MR, Ettinger B, et al. Bone Mineral Density Changes during the Menopause Transition in a Multiethnic Cohort of Women. J Clin Endocrinol Metab. 2008 Mar 1;93(3):861–8.
Sipilä S, Törmäkangas T, Sillanpää E, Aukee P, Kujala UM, Kovanen V, et al. Muscle and bone mass in middle‐aged women: role of menopausal status and physical activity. J Cachexia Sarcopenia Muscle. 2020 Jun 3;11(3):698–709.
Pereira R, Krustrup P, Castagna C, Coelho E, Santos R, Helge EW, et al. Effects of recreational team handball on bone health, postural balance and body composition in inactive postmenopausal women — A randomised controlled trial. Bone. 2021 Apr;145:115847.
Daly RM, Dalla Via J, Duckham RL, Fraser SF, Helge EW. Exercise for the prevention of osteoporosis in postmenopausal women: an evidence-based guide to the optimal prescription. Braz J Phys Ther. 2019 Mar;23(2):170–80.
LeBoff MS, Greenspan SL, Insogna KL, Lewiecki EM, Saag KG, Singer AJ, et al. The clinician’s guide to prevention and treatment of osteoporosis. Osteoporosis International. 2022 Oct 28;33(10):2049–102.
Peeters G, Edwards KL, Brown WJ, Barker AL, Arden N, Redmond AC, et al. Potential Effect Modifiers of the Association Between Physical Activity Patterns and Joint Symptoms in Middle‐Aged Women. Arthritis Care Res (Hoboken). 2018 Jul 18;70(7):1012–21.
Campos LD, Santos Junior V de A, Pimentel JD, Carregã GLF, Cazarin CBB. Collagen supplementation in skin and orthopedic diseases: A review of the literature. Heliyon. 2023 Apr;9(4):e14961.
Wallace BA, Cumming RG. Systematic Review of Randomized Trials of the Effect of Exercise on Bone Mass in Pre- and Postmenopausal Women. Calcif Tissue Int. 2000 Jul 12;67(1):10–8.
Howe TE, Shea B, Dawson LJ, Downie F, Murray A, Ross C, et al. Exercise for preventing and treating osteoporosis in postmenopausal women. Cochrane Database of Systematic Reviews. 2011 Jul 6;
Wolff I, van Croonenborg JJ, Kemper HCG, Kostense PJ, Twisk JWR. The Effect of Exercise Training Programs on Bone Mass: A Meta-analysis of Published Controlled Trials in Pre- and Postmenopausal Women. Osteoporosis International. 1999 Jan 1;9(1):1–12.
Bérard A, Bravo G, Gauthier P. Meta-analysis of the effectiveness of physical activity for the prevention of bone loss in postmenopausal women. Osteoporosis International. 1997 Jul;7(4):331–7.
Lu C bo, Liu P fei, Zhou Y sheng, Meng F cheng, Qiao T yun, Yang X jiang, et al. Musculoskeletal Pain during the Menopausal Transition: A Systematic Review and Meta-Analysis. Neural Plast. 2020 Nov 25;2020:1–10.
Dugan SA, Powell LH, Kravitz HM, Everson Rose SA, Karavolos K, Luborsky J. Musculoskeletal Pain and Menopausal Status. Clin J Pain. 2006 May;22(4):325–31.
Mei Z, Hu H, Zou Y, Li D. The role of vitamin D in menopausal women’s health. Front Physiol. 2023 Jun 12;14.
Jackson RD, LaCroix AZ, Gass M, Wallace RB, Robbins J, Lewis CE, et al. Calcium plus Vitamin D Supplementation and the Risk of Fractures. New England Journal of Medicine. 2006 Feb 16;354(7):669–83.
Greendale GA, Sternfeld B, Huang M, Han W, Karvonen-Gutierrez C, Ruppert K, et al. Changes in body composition and weight during the menopause transition. JCI Insight. 2019 Mar 7;4(5).
Maltais ML, Desroches J, Dionne IJ. Changes in muscle mass and strength after menopause. J Musculoskelet Neuronal Interact. 2009;9(4):186–97.
Messier V, Rabasa-Lhoret R, Barbat-Artigas S, Elisha B, Karelis AD, Aubertin-Leheudre M. Menopause and sarcopenia: A potential role for sex hormones. Maturitas. 2011 Apr;68(4):331–6.
Enns DL, Tiidus PM. The Influence of Estrogen on Skeletal Muscle. Sports Medicine. 2010 Jan;40(1):41–58.
Phillips SK, Rook KM, Siddle NC, Bruce SA, Woledge RC. Muscle weakness in women occurs at an earlier age than in men, but strength is preserved by hormone replacement therapy. Clin Sci. 1993 Jan 1;84(1):95–8.
Hansen M, Kjaer M. Influence of Sex and Estrogen on Musculotendinous Protein Turnover at Rest and After Exercise. Exerc Sport Sci Rev. 2014 Oct;42(4):183–92.
Österdahl MF, Ni Lochlainn M, Welch C, Rymer J, Ashworth M, Whitney J, et al. Systematic review on the relationship between menopausal hormone replacement therapy, sarcopenia, and sarcopenia-related parameters. Maturitas. 2025 Aug;199:108609.
Greising SM, Baltgalvis KA, Lowe DA, Warren GL. Hormone Therapy and Skeletal Muscle Strength: A Meta-Analysis. J Gerontol A Biol Sci Med Sci. 2009 Oct 1;64A(10):1071–81.
Lowe DA, Baltgalvis KA, Greising SM. Mechanisms Behind Estrogen’s Beneficial Effect on Muscle Strength in Females. Exerc Sport Sci Rev. 2010 Apr;38(2):61–7.
Hansen M. Female hormones: do they influence muscle and tendon protein metabolism? Proceedings of the Nutrition Society. 2018 Feb 29;77(1):32–41.
Shieh A, Ruppert KM, Greendale GA, Lian Y, Cauley JA, Burnett-Bowie SA, et al. Associations of Age at Menopause With Postmenopausal Bone Mineral Density and Fracture Risk in Women. J Clin Endocrinol Metab. 2022 Jan 18;107(2):e561–9.
Anagnostis P, Siolos P, Gkekas NK, Kosmidou N, Artzouchaltzi AM, Christou K, et al. Association between age at menopause and fracture risk: a systematic review and meta-analysis. Endocrine. 2019 Feb 10;63(2):213–24.
Strand NH, D’Souza RS, Gomez DA, Whitney MA, Attanti S, Anderson MA, et al. Pain during menopause. Vol. 191, Maturitas. Elsevier Ireland Ltd; 2025.
Atasoy-Zeybek A, Showel KK, Nagelli C V., Westendorf JJ, Evans CH. The intersection of aging and estrogen in osteoarthritis. npj Women’s Health. 2025 Feb 25;3(1):15.
Watt FE. Hand osteoarthritis, menopause and menopausal hormone therapy. Maturitas. 2016 Jan;83:13–8.
Referencer til afsnittet underlivet
Santoro N, Roeca C, Peters BA, Neal-Perry G. The Menopause Transition: Signs, Symptoms, and Management Options. Vol. 106, Journal of Clinical Endocrinology and Metabolism. Endocrine Society; 2021. p. 1–15.
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
El Khoudary SR, Greendale G, Crawford SL, Avis NE, Brooks MM, Thurston RC, et al. The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause. 2019 Oct;26(10):1213–27.
Crandall CJ, Mehta JM, Manson JE. Management of Menopausal Symptoms. JAMA. 2023 Feb 7;329(5):405.
Angelou K, Grigoriadis T, Diakosavvas M, Zacharakis D, Athanasiou S. The Genitourinary Syndrome of Menopause: An Overview of the Recent Data. Cureus. 2020 Apr 8;
Sarmento ACA, Lírio JF, Medeiros KS, Marconi C, Costa APF, Crispim JC, et al. Physical methods for the treatment of genitourinary syndrome of menopause: A systematic review. International Journal of Gynecology & Obstetrics. 2021 May 22;153(2):200–19.
Ojha N, Bista KD, Bajracharya S, Katuwal N. Genitourinary Syndrome of Menopause among Postmenopausal Women in a Tertiary Care Centre: A Descriptive Cross-sectional Study. JNMA J Nepal Med Assoc. 2022 Feb 15;60(246):126–31.
NGUYEN TTB, HSU YY, SARI YP. The Effect of Pelvic Floor Muscle Training on Health-Related Quality of Life in Postmenopausal Women With Genitourinary Syndrome: A Systematic Review and Meta-Analysis. Journal of Nursing Research. 2024 Jan;32(1):e316.
Salvatore S, Ruffolo AF, Phillips C, Athanasiou S, Cardozo L, Serati M. Vaginal laser therapy for GSM/VVA: where we stand now – a review by the EUGA Working Group on Laser. Climacteric. 2023 Jul 4;26(4):336–52.
Rahmani A, Afsharnia E, Fedotova J, Shahbazi S, Fallahi A, Allahqoli L, et al. Sexual Function and Mood Disorders Among Menopausal Women: A Systematic Scoping Review. J Sex Med. 2022 Jul 1;19(7):1098–115.
Santoro N, Epperson CN, Mathews SB. Menopausal Symptoms and Their Management. Vol. 44, Endocrinology and Metabolism Clinics of North America. W.B. Saunders; 2015. p. 497–515.
Pitsouni E, Grigoriadis T, Douskos A, Kyriakidou M, Falagas ME, Athanasiou S. Efficacy of vaginal therapies alternative to vaginal estrogens on sexual function and orgasm of menopausal women: A systematic review and meta-analysis of randomized controlled trials. European Journal of Obstetrics & Gynecology and Reproductive Biology. 2018 Oct;229:45–56.
Channon LD, Ballinger SE. Some aspects of sexuality and vaginal symptoms during menopause and their relation to anxiety and depression. British Journal of Medical Psychology. 1986 Jun 12;59(2):173–80.
Krapf JM, Simon JA. The role of testosterone in the management of hypoactive sexual desire disorder in postmenopausal women. Maturitas. 2009 Jul;63(3):213–9.
Christmas MM, Iyer S, Daisy C, Maristany S, Letko J, Hickey M. Menopause hormone therapy and urinary symptoms: a systematic review. Menopause. 2023 Jun;30(6):672–85.
Park MG, Cho S, Oh MM. Menopausal Changes in the Microbiome—A Review Focused on the Genitourinary Microbiome. Diagnostics. 2023 Mar 21;13(6):1193.
Salari N, Hasheminezhad R, Hosseinian-Far A, Mohammadi M. Global prevalence of female sexual dysfunction based on physical activity: a systematic review and meta-analysis. BMC Womens Health. 2025 Apr 23;25(1):200.
Dumoulin C, Pazzoto Cacciari L, Mercier J. Keeping the pelvic floor healthy. Climacteric. 2019 May 4;22(3):257–62.
Dumoulin C, Cacciari LP, Hay-Smith EJC. Pelvic floor muscle training versus no treatment, or inactive control treatments, for urinary incontinence in women. Cochrane Database of Systematic Reviews. 2018 Oct 4;2018(10).
Alperin M, Burnett L, Lukacz E, Brubaker L. The mysteries of menopause and urogynecologic health: clinical and scientific gaps. Menopause. 2019 Jan;26(1):103–11.
Trutnovsky G, Guzman-Rojas R, Martin A, Dietz HP. Pelvic floor dysfunction—Does menopause duration matter? Maturitas. 2013 Oct;76(2):134–8.
Nik Hazlina NH, Norhayati MN, Shaiful Bahari I, Nik Muhammad Arif NA. Prevalence of Psychosomatic and Genitourinary Syndrome Among Menopausal Women: A Systematic Review and Meta-Analysis. Front Med (Lausanne). 2022 Mar 3;9.
Dąbrowska J, Drosdzol A, Skrzypulec V, Plinta R. Physical activity and sexuality in perimenopausal women. The European Journal of Contraception & Reproductive Health Care. 2010 Dec 22;15(6):423–32.
Mili N, Paschou SA, Armeni A, Georgopoulos N, Goulis DG, Lambrinoudaki I. Genitourinary syndrome of menopause: a systematic review on prevalence and treatment. Menopause. 2021 Jun;28(6):706–16.
Duralde ER, Sobel TH, Manson JE. Management of perimenopausal and menopausal symptoms. BMJ. 2023 Aug 8;e072612.
Nastri CO, Lara LA, Ferriani RA, Rosa-e-Silva ACJ, Figueiredo JB, Martins WP. Hormone therapy for sexual function in perimenopausal and postmenopausal women. Cochrane Database of Systematic Reviews. 2013 Jun 5;
Biehl C, Plotsker O, Mirkin S. A systematic review of the efficacy and safety of vaginal estrogen products for the treatment of genitourinary syndrome of menopause. Menopause. 2019 Apr;26(4):431–53.
Lethaby A, Ayeleke RO, Roberts H. Local oestrogen for vaginal atrophy in postmenopausal women. Cochrane Database of Systematic Reviews. 2016 Aug 31;2016(11).
Mension E, Alonso I, Tortajada M, Matas I, Gómez S, Ribera L, et al. Vaginal laser therapy for genitourinary syndrome of menopause – systematic review. Maturitas. 2022 Feb;156:37–59.
Achilli C, Pundir J, Ramanathan P, Sabatini L, Hamoda H, Panay N. Efficacy and safety of transdermal testosterone in postmenopausal women with hypoactive sexual desire disorder: a systematic review and meta-analysis. Fertil Steril. 2017 Feb;107(2):475-482.e15.
Sánchez-García JC, López Hernández D, Piqueras-Sola B, Cortés-Martín J, Reinoso-Cobo A, Menor-Rodríguez MJ, et al. Physical Exercise and Dietary Supplementation in Middle-Aged and Older Women: A Systematic Review. J Clin Med. 2023 Nov 23;12(23):7271.
Referencer til afsnittet hovedpine og migræne
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Lauritsen CG, Chua AL, Nahas SJ. Current Treatment Options: Headache Related to Menopause—Diagnosis and Management. Vol. 20, Current Treatment Options in Neurology. Current Science Inc.; 2018.
Bruce D, Rymer J. Symptoms of the menopause. Vol. 23, Best Practice and Research: Clinical Obstetrics and Gynaecology. 2009. p. 25–32.
Ornello R, De Matteis E, Di Felice C, Caponnetto V, Pistoia F, Sacco S. Acute and preventive management of migraine during menstruation and menopause. J Clin Med. 2021 Jun 1;10(11).
Sacco S, Ripa P, Ornello R, Degan D, Tiseo C, Stewart J, et al. Migraine in menopausal women: a systematic review. Int J Womens Health. 2015 Aug;773.
Castillo-Bustamante M, Çelebisoy N, Echavarria LG, Franco I, Valencia S, Gonzalez S, et al. Balance in Transition: Unraveling the Link Between Menopause and Vertigo. Cureus. 2024 Apr 29;
Hodson J, Thompson J, Al-Azzawi F. Headache at menopause and in hormone replacement therapy users. Climacteric. 2000 Jan 5;3(2):119–24.
Ornello R, Caponnetto V, Frattale I, Sacco S. Patterns of Migraine in Postmenopausal Women: A Systematic Review. Neuropsychiatr Dis Treat. 2021 Mar;Volume 17:859–71.
Pavlović JM. The impact of midlife on migraine in women: summary of current views. Womens Midlife Health. 2020 Dec 6;6(1):11.
Hipolito Rodrigues MA, Maitrot-Mantelet L, Plu-Bureau G, Gompel A. Migraine, hormones and the menopausal transition. Climacteric. 2018 May 4;21(3):256–66.
Chalmer MA, Kogelman LJA, Callesen I, Christensen CG, Techlo TR, Møller PL, Davidsson OB, Olofsson IA, Schwinn M, Mikkelsen S, Dinh KM, Nielsen K, Topholm M, Erikstrup C, Ostrowski SR, Pedersen OB; DBDS Genomic Consortium; Hjalgrim H, Banasik K, Burgdorf KS, Nyegaard M, Olesen J, Hansen TF. Sex differences in clinical characteristics of migraine and its burden: a population-based study. Eur J Neurol. 2023 Jun;30(6):1774-1784. doi: 10.1111/ene.15778. Epub 2023 Mar 26. PMID: 36905094.
Referencer til afsnittet svimmelhed
Castillo-Bustamante M, Çelebisoy N, Echavarria LG, Franco I, Valencia S, Gonzalez S, et al. Balance in Transition: Unraveling the Link Between Menopause and Vertigo. Cureus. 2024 Apr 29;
Terauchi M, Odai T, Hirose A, Kato K, Akiyoshi M, Masuda M, et al. Dizziness in peri- and postmenopausal women is associated with anxiety: A cross-sectional study. Biopsychosoc Med. 2018 Dec 12;12(1).
Ogun OA, Büki B, Cohn ES, Janky KL, Lundberg YW. Menopause and benign paroxysmal positional vertigo. Menopause. 2014 Aug;21(8):886–9.
Jeong SH. Benign Paroxysmal Positional Vertigo Risk Factors Unique to Perimenopausal Women. Front Neurol. 2020 Oct 16;11.
Whitney SL, Sparto PJ. Principles of vestibular physical therapy rehabilitation. NeuroRehabilitation. 2011 Oct 19;29(2):157–66.
Altin B, Aksoy S. Is Inadequate Water Intake a Risk Factor for Vestibular Disorders? J Int Adv Otol. 2022 May 20;18(3):264–8.
Owada S, Suzuki M. The relationship between vasomotor symptoms and menopause-associated dizziness. Acta Otolaryngol. 2014 Feb 21;134(2):146–50.
El Khiati R, Tighilet B, Besnard S, Chabbert C. Vestibular Disorders and Hormonal Dysregulations: State of the Art and Clinical Perspectives. Cells. 2023 Feb 18;12(4):656.
Referencer til afsnittet hjertebanken og blodtryk
Sánchez-García JC, López Hernández D, Piqueras-Sola B, Cortés-Martín J, Reinoso-Cobo A, Menor-Rodríguez MJ, et al. Physical Exercise and Dietary Supplementation in Middle-Aged and Older Women: A Systematic Review. J Clin Med. 2023 Nov 23;12(23):7271.
El Khoudary SR, Greendale G, Crawford SL, Avis NE, Brooks MM, Thurston RC, et al. The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause. 2019 Oct;26(10):1213–27.
Nudy M, Aragaki AK, Jiang X, Manson JE, Allison MA, Shadyab AH, et al. The severity of individual menopausal symptoms, cardiovascular disease, and all-cause mortality in the Women’s Health Initiative Observational Cohort. Menopause. 2022 Oct 11;
Gliemann L, Tamariz-Ellemann A, Baasch-Skytte T, Ehlers TS, Gunnarsson TP. Increased prostacyclin formation after high-intensity interval training in late postmenopausal women. Eur J Appl Physiol. 2020 Jul 30;120(7):1711–20.
Hayashi K, Yamaguchi H, Amaoka H, Takahara T, Kunisa S, Tamai N, et al. Equol-producing status affects exercise training-induced improvement in arterial compliance in postmenopausal women. J Appl Physiol. 2021 Mar 1;130(3):827–35.
Xin C, Ye M, Zhang Q, He H. Effect of Exercise on Vascular Function and Blood Lipids in Postmenopausal Women: A Systematic Review and Network Meta-Analysis. Int J Environ Res Public Health. 2022 Sep 23;19(19).
Bruce D, Rymer J. Symptoms of the menopause. Vol. 23, Best Practice and Research: Clinical Obstetrics and Gynaecology. 2009. p. 25–32.
Sheng Y, Carpenter JS, Elomba CD, Alwine JS, Yue M, Pike CA, et al. Review of menopausal palpitations measures. Womens Midlife Health. 2021 Dec;7(1).
Carpenter JS, Sheng Y, Elomba CD, Alwine JS, Yue M, Pike CA, et al. A Systematic Review of Palpitations Prevalence by Menopausal Status. Available from: https://doi.org/10.1007/s13669-020-00302-z
Hellsten Y, Gliemann L. Limb vascular function in women—Effects of female sex hormones and physical activity. Vol. 1, Translational Sports Medicine. John Wiley and Sons Inc; 2018. p. 14–24.
Sheng Y, Carpenter JS, Elomba CD, Alwine JS, Yue M, Chen CX, et al. Effect of menopausal symptom treatment options on palpitations: a systematic review. Climacteric. 2022 Mar 4;25(2):128–40.
Lisabeth L, Bushnell C. Stroke risk in women: the role of menopause and hormone therapy. Lancet Neurol. 2012 Jan;11(1):82–91.
Nappi RE, Chedraui P, Lambrinoudaki I, Simoncini T. Menopause: a cardiometabolic transition. Lancet Diabetes Endocrinol. 2022 Jun;10(6):442–56.
Zanchetti A, Facchetti R, Cesana GC, Modena MG, Pirrelli A, Sega R. Menopause-related blood pressure increase and its relationship to age and body mass index: the SIMONA epidemiological study. J Hypertens. 2005 Dec;23(12):2269–76.
Coylewright M, Reckelhoff JF, Ouyang P. Menopause and Hypertension. Hypertension. 2008 Apr;51(4):952–9.
Loaiza-Betancur AF, Chulvi-Medrano I, Díaz-López VA, Gómez-Tomás C. The effect of exercise training on blood pressure in menopause and postmenopausal women: A systematic review of randomized controlled trials. Maturitas. 2021 Jul;149:40–55.
Referencer til afsnittet lungefunktion
Triebner K, Matulonga B, Johannessen A, Suske S, Benediktsdóttir B, Demoly P, et al. Menopause is associated with accelerated lung function decline. Am J Respir Crit Care Med. 2017 Apr 15;195(8):1058–65.
Campbell B, Davis SR, Abramson MJ, Mishra G, Handelsman DJ, Perret JL, et al. Menopause, lung function and obstructive lung disease outcomes: a systematic review. Climacteric. 2018 Feb;21(1):3–12.
Referencer til afsnittet forandringer i fedtfordelingen
Opoku AA, Abushama M, Konje JC. Obesity and menopause. Vol. 88, Best Practice and Research: Clinical Obstetrics and Gynaecology. Bailliere Tindall Ltd; 2023.
Sánchez-García JC, López Hernández D, Piqueras-Sola B, Cortés-Martín J, Reinoso-Cobo A, Menor-Rodríguez MJ, et al. Physical Exercise and Dietary Supplementation in Middle-Aged
El Khoudary SR, Greendale G, Crawford SL, Avis NE, Brooks MM, Thurston RC, et al. The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause. 2019 Oct;26(10):1213–27.
Hettchen M, von Stengel S, Kohl M, Murphy MH, Shojaa M, Ghasemikaram M, et al. Changes in menopausal risk factors in early postmenopausal osteopenic women after 13 months of high-intensity exercise: The randomized controlled ACTLIFE-RCT. Clin Interv Aging. 2021;16:83–96.
Greendale GA, Sternfeld B, Huang M, Han W, Karvonen-Gutierrez C, Ruppert K, et al. Changes in body composition and weight during the menopause transition. JCI Insight. 2019 Mar 7;4(5).
Duralde ER, Sobel TH, Manson JE. Management of perimenopausal and menopausal symptoms. BMJ. 2023 Aug 8;e072612.
Xin C, Ye M, Zhang Q, He H. Effect of Exercise on Vascular Function and Blood Lipids in Postmenopausal Women: A Systematic Review and Network Meta-Analysis. Int J Environ Res Public Health. 2022 Sep 23;19(19).
Nappi RE, Chedraui P, Lambrinoudaki I, Simoncini T. Menopause: a cardiometabolic transition. Lancet Diabetes Endocrinol. 2022 Jun;10(6):442–56.
Horst K, Cirino N, Adams KE. Menopause and mental health. Curr Opin Obstet Gynecol. 2025 Apr;37(2):102–10.
Dupuit M, Maillard F, Pereira B, Marquezi ML, Lancha AH, Boisseau N. Effect of high intensity interval training on body composition in women before and after menopause: a meta-analysis. Vol. 105, Experimental Physiology. Blackwell Publishing Ltd; 2020. p. 1470–90.
Mauvais-Jarvis F, Manson JE, Stevenson JC, Fonseca VA. Menopausal Hormone Therapy and Type 2 Diabetes Prevention: Evidence, Mechanisms, and Clinical Implications. Endocr Rev. 2017 Jun 1;38(3):173–88.
Song DK, Hong YS, Sung YA, Lee H. The effect of menopause on cardiovascular risk factors according to body mass index in middle-aged Korean women. PLoS One. 2023;18(3):e0283393.
Inaraja V, Thuissard I, Andreu-Vazquez C, Jodar E. Lipid profile changes during the menopausal transition. Menopause. 2020 Jul;27(7):780–7.
Lombardo M, Perrone MA, Guseva E, Aulisa G, Padua E, Bellia C, et al. Losing Weight after Menopause with Minimal Aerobic Training and Mediterranean Diet. Nutrients. 2020 Aug 17;12(8):2471.
Hodson L, Harnden K, Banerjee R, Real B, Marinou K, Karpe F, et al. Lower resting and total energy expenditure in postmenopausal compared with premenopausal women matched for abdominal obesity. J Nutr Sci. 2014 Feb 13;3:e3.
Knight MG, Anekwe C, Washington K, Akam EY, Wang E, Stanford FC. Weight regulation in menopause. Menopause. 2021 May 24;28(8):960–5.
Karvinen S, Jergenson MJ, Hyvärinen M, Aukee P, Tammelin T, Sipilä S, et al. Menopausal Status and Physical Activity Are Independently Associated With Cardiovascular Risk Factors of Healthy Middle-Aged Women: Cross-Sectional and Longitudinal Evidence. Front Endocrinol (Lausanne). 2019 Aug 30;10.
Bernal JVM, Sánchez-Delgado JC, Jácome-Hortúa AM, Veiga AC, Andrade G V, Rodrigues MR, et al. Effects of physical exercise on the lipid profile of perimenopausal and postmenopausal women: a systematic review and meta-analysis. Braz J Med Biol Res. 2025;58:e14194.
Wooten JS, Phillips MD, Mitchell JB, Patrizi R, Pleasant RN, Hein RM, et al. Resistance exercise and lipoproteins in postmenopausal women. Int J Sports Med. 2011 Jan;32(1):7–13.
He M, Hu S, Wang J, Wang J, Găman MA, Hariri Z, et al. Effect of resistance training on lipid profile in postmenopausal women: A systematic review and meta-analysis of randomized controlled trials. European Journal of Obstetrics & Gynecology and Reproductive Biology. 2023 Sep;288:18–28.
El Khoudary SR, Shields KJ, Janssen I, Hanley C, Budoff MJ, Barinas-Mitchell E, et al. Cardiovascular Fat, Menopause, and Sex Hormones in Women: The SWAN Cardiovascular Fat Ancillary Study. J Clin Endocrinol Metab. 2015 Sep;100(9):3304–12.
Sternfeld B, Wang H, Quesenberry CP, Abrams B, Everson-Rose SA, Greendale GA, et al. Physical activity and changes in weight and waist circumference in midlife women: findings from the Study of Women’s Health Across the Nation. Am J Epidemiol. 2004 Nov 1;160(9):912–22.
Lovejoy JC, Champagne CM, de Jonge L, Xie H, Smith SR. Increased visceral fat and decreased energy expenditure during the menopausal transition. Int J Obes. 2008 Jun 11;32(6):949–58.
Schreiber DR, Dautovich ND. Depressive symptoms and weight in midlife women: the role of stress eating and menopause status. Menopause. 2017 Oct;24(10):1190–9.
Frandsen J, Amaro-Gahete FJ, Landgrebe A, Dela F, Ruiz JR, Helge JW, et al. The influence of age, sex and cardiorespiratory fitness on maximal fat oxidation rate. Applied Physiology, Nutrition, and Metabolism. 2021 Oct;46(10):1241–7.
Abildgaard J, Pedersen AT, Green CJ, Harder-Lauridsen NM, Solomon TP, Thomsen C, et al. Menopause is associated with decreased whole body fat oxidation during exercise. American Journal of Physiology-Endocrinology and Metabolism. 2013 Jun 1;304(11):E1227–36.
Ambikairajah A, Walsh E, Tabatabaei-Jafari H, Cherbuin N. Fat mass changes during menopause: a metaanalysis. Am J Obstet Gynecol. 2019 Nov;221(5):393-409.e50.
Salpeter SR, Walsh JME, Ormiston TM, Greyber E, Buckley NS, Salpeter EE. Meta‐analysis: effect of hormone‐replacement therapy on components of the metabolic syndrome in postmenopausal women. Diabetes Obes Metab. 2006 Sep 24;8(5):538–54.
Kapoor E, Collazo-Clavell ML, Faubion SS. Weight Gain in Women at Midlife: A Concise Review of the Pathophysiology and Strategies for Management. Mayo Clin Proc. 2017 Oct;92(10):1552–8.
Pernoud LE, Gardiner PA, Fraser SD, Dillon-Rossiter K, Dean MM, Schaumberg MA. A systematic review and meta-analysis investigating differences in chronic inflammation and adiposity before and after menopause. Maturitas. 2024 Dec;190:108119.
Abildgaard J, Ploug T, Al-Saoudi E, Wagner T, Thomsen C, Ewertsen C, et al. Changes in abdominal subcutaneous adipose tissue phenotype following menopause is associated with increased visceral fat mass. Sci Rep. 2021 Jul 20;11(1):14750.
Referencer til afsnittet fordøjelsesproblemer
Park MG, Cho S, Oh MM. Menopausal Changes in the Microbiome—A Review Focused on the Genitourinary Microbiome. Diagnostics. 2023 Mar 21;13(6):1193.
Peters BA, Lin J, Qi Q, Usyk M, Isasi CR, Mossavar-Rahmani Y, et al. Menopause Is Associated with an Altered Gut Microbiome and Estrobolome, with Implications for Adverse Cardiometabolic Risk in the Hispanic Community Health Study/Study of Latinos. mSystems. 2022 Jun 28;7(3):e0027322.
Leite G, Barlow GM, Parodi G, Pimentel ML, Chang C, Hosseini A, et al. Duodenal microbiome changes in postmenopausal women: effects of hormone therapy and implications for cardiovascular risk. Menopause. 2022 Jan 24;29(3):264–75.
Yang M, Wen S, Zhang J, Peng J, Shen X, Xu L. Systematic Review and Meta-analysis: Changes of Gut Microbiota before and after Menopause. Dis Markers. 2022 Jul 25;2022:1–10.
Peters BA, Santoro N, Kaplan RC, Qi Q. Spotlight on the Gut Microbiome in Menopause: Current Insights. Int J Womens Health. 2022;14:1059–72.
Marano G, Traversi G, Gaetani E, Gasbarrini A, Mazza M. Gut microbiota in women: The secret of psychological and physical well-being. World J Gastroenterol. 2023 Dec 7;29(45):5945–52.
Infantino M. The prevalence and pattern of gastroesophageal reflux symptoms in perimenopausal and menopausal women. J Am Acad Nurse Pract. 2008 May 2;20(5):266–72.
Triadafilopoulos G, Finlayson MA, Grellet C. Bowel Dysfunction in Postmenopausal Women. Women Health. 1998 Sep 17;27(4):55–66.
Callan NGL, Mitchell ES, Heitkemper MM, Woods NF. Constipation and diarrhea during the menopause transition and early postmenopause: observations from the Seattle Midlife Women’s Health Study. Menopause. 2018 Jun;25(6):615–24.
Jiang Y, Greenwood-Van Meerveld B, Johnson AC, Travagli RA. Role of estrogen and stress on the brain-gut axis. Am J Physiol Gastrointest Liver Physiol. 2019 Aug 1;317(2):G203–9.
Grub J, Süss H, Willi J, Ehlert U. Steroid Hormone Secretion Over the Course of the Perimenopause: Findings From the Swiss Perimenopause Study. Front Glob Womens Health. 2021 Dec 14;2.
Brimienė I, Šiaudinytė M, Burokas A, Grikšienė R. Exploration of the association between menopausal symptoms, gastrointestinal symptoms, and perceived stress: survey-based analysis. Menopause. 2023 Nov;30(11):1124–31.
Cui J, Xie F, Yue H, Xie C, Ma J, Han H, et al. Physical activity and constipation: A systematic review of cohort studies. J Glob Health. 2024 Nov 22;14:04197.
So D, Whelan K, Rossi M, Morrison M, Holtmann G, Kelly JT, et al. Dietary fiber intervention on gut microbiota composition in healthy adults: a systematic review and meta-analysis. Am J Clin Nutr. 2018 Jun;107(6):965–83.
Zidan S, Hilary S, Al Dhaheri AS, Cheikh Ismail L, Ali HI, Apostolopoulos V, et al. Could psychobiotics and fermented foods improve mood in middle-aged and older women? Maturitas. 2024 Mar;181:107903.
Mukherjee A, Breselge S, Dimidi E, Marco ML, Cotter PD. Fermented foods and gastrointestinal health: underlying mechanisms. Nat Rev Gastroenterol Hepatol. 2024 Apr 11;21(4):248–66.
Schoultz I, Claesson MJ, Dominguez‐Bello MG, Fåk Hållenius F, Konturek P, Korpela K, et al. Gut microbiota development across the lifespan: Disease links and health‐promoting interventions. J Intern Med. 2025 Jun 24;297(6):560–83.
Barrea L, Verde L, Auriemma RS, Vetrani C, Cataldi M, Frias-Toral E, et al. Probiotics and Prebiotics: Any Role in Menopause-Related Diseases? Curr Nutr Rep. 2023 Feb 7;
Referencer til afsnittet brystspændinger
Bruce D, Rymer J. Symptoms of the menopause. Vol. 23, Best Practice and Research: Clinical Obstetrics and Gynaecology. 2009. p. 25–32.
Baker LJ, O’Brien PMS. Premenstrual syndrome (PMS): A peri-menopausal perspective. Vol. 72, Maturitas. 2012. p. 121–5.
Dennerstein L. A prospective population-based study of menopausal symptoms. Obstetrics & Gynecology. 2000 Aug 23;96(3):351–8.
Mishra GD, Kuh D. Health symptoms during midlife in relation to menopausal transition: British prospective cohort study. BMJ. 2012 Feb 8;344(feb08 1):e402–e402.
Hale GE, Hitchcock CL, Williams LA, Vigna YM, Prior JC. Cyclicity of breast tenderness and night-time vasomotor symptoms in mid-life women: information collected using the Daily Perimenopause Diary. Climacteric. 2003 Jun 1;6(2):128–39.
Nair AR, Pillai AJ, Nair N. Cardiovascular Changes in Menopause. Curr Cardiol Rev. 2020 Nov 6;17(4).
Smith CL, Santen RJ, Komm B, Mirkin S. Breast-related effects of selective estrogen receptor modulators and tissue-selective estrogen complexes [Internet]. Available from: http://breast-cancer-research.com/content/16/3/212
Referencer til afsnittet gener i munden
Ashraf M, Kamp E, Musbahi E, DeGiovanni C. Menopause, skin and common dermatoses. Part 4: oral disorders. Vol. 47, Clinical and Experimental Dermatology. John Wiley and Sons Inc; 2022. p. 2130–5.
Dutt P, Chaudhary S, Kumar P. Oral Health and menopause: A comprehensive review on current knowledge and associated dental management. Ann Med Health Sci Res. 2013;3(3):320.
Yakar N, Türedi A, Emingil G, Şahin Ç, Köse T, Silbereisen A, et al. Oral health and emotional well-being in premenopausal and postmenopausal women: a cross-sectional cohort study. BMC Womens Health. 2021 Sep 23;21(1):338.
Meurman JH, Tarkkila L, Tiitinen A. The menopause and oral health. Maturitas. 2009 May;63(1):56–62.
Labunet A, Objelean A, Kui A, Rusu L, Vigu A, Sava S. Oral Manifestations in Menopause—A Scoping Review. Medicina (B Aires). 2025 May 1;61(5):837.
Rajpal N, Patel S, Pathak JR, Swain N, Bhor K. Prevalence of Oral Manifestations in Menopausal and Postmenopausal Women: A Systematic Review and Meta-Analysis. J Orofac Sci. 2025 Mar 29;
Ciesielska A, Kusiak A, Ossowska A, Grzybowska ME. Changes in the Oral Cavity in Menopausal Women—A Narrative Review. Int J Environ Res Public Health. 2021 Dec 27;19(1):253.
Shrivastava S. Menopause and Oral Health: Clinical Implications and Preventive Strategies. J Midlife Health. 2024 Jul;15(3):135–41.
Referencer til afsnittet hud
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Kamp E, Ashraf M, Musbahi E, DeGiovanni C. Menopause, skin and common dermatoses. Part 2: skin disorders. Vol. 47, Clinical and Experimental Dermatology. John Wiley and Sons Inc; 2022. p. 2117–22.
Zouboulis CC, Blume-Peytavi U, Kosmadaki M, Roó E, Vexiau-Robert D, Kerob D, et al. Skin, hair and beyond: the impact of menopause. Vol. 25, Climacteric. Taylor and Francis Ltd.; 2022. p. 434–42.
Khunger N, Mehrotra K. Menopausal acne – challenges and solutions. Vol. 11, International Journal of Women’s Health. Dove Medical Press Ltd; 2019. p. 555–67.
Calleja-Agius J, Brincat M. The effect of menopause on the skin and other connective tissues. Gynecological Endocrinology. 2012 Apr 4;28(4):273–7.
de Miranda RB, Weimer P, Rossi RC. Effects of hydrolyzed collagen supplementation on skin aging: a systematic review and meta‐analysis. Int J Dermatol. 2021 Dec 20;60(12):1449–61.
Dewi DAR, Arimuko A, Norawati L, Yenny SW, Setiasih NL, Perdiyana A, et al. Exploring the Impact of Hydrolyzed Collagen Oral Supplementation on Skin Rejuvenation: A Systematic Review and Meta-Analysis. Cureus. 2023 Dec 9;
Rzepecki AK, Murase JE, Juran R, Fabi SG, McLellan BN. Estrogen-deficient skin: The role of topical therapy. Int J Womens Dermatol. 2019 Jun;5(2):85–90.
Referencer til afsnittet hår
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Zouboulis CC, Blume-Peytavi U, Kosmadaki M, Roó E, Vexiau-Robert D, Kerob D, et al. Skin, hair and beyond: the impact of menopause. Vol. 25, Climacteric. Taylor and Francis Ltd.; 2022. p. 434–42.
Kamp E, Ashraf M, Musbahi E, DeGiovanni C. Menopause, skin and common dermatoses. Part 1: hair disorders. Clin Exp Dermatol. 2022 Dec 1;47(12):2110–6.
Herskovitz I, Tosti A. Female Pattern Hair Loss. Int J Endocrinol Metab. 2013 Oct 1;11(4).
Ali I, Wojnarowska F. Physiological changes in scalp, facial and body hair after the menopause: a cross-sectional population-based study of subjective changes. British Journal of Dermatology. 2011 Feb;no-no.
Bravo B, Penedo L, Carvalho R, Dal Vesco C, Calomeni M, Gapanowicz D, et al. Dermatological Changes during Menopause and HRT: What to Expect? Cosmetics. 2024 Jan 15;11(1):9.
Chaikittisilpa S, Rattanasirisin N, Panchaprateep R, Orprayoon N, Phutrakul P, Suwan A, et al. Prevalence of female pattern hair loss in postmenopausal women: a cross-sectional study. Menopause. 2022 Apr;29(4):415–20.
Referencer til afsnittet negle
Bravo B, Penedo L, Carvalho R, Dal Vesco C, Calomeni M, Gapanowicz D, et al. Dermatological Changes during Menopause and HRT: What to Expect? Cosmetics. 2024 Jan 15;11(1):9.
Reinecke JK, Hinshaw MA. Nail health in women. Int J Womens Dermatol. 2020 Mar;6(2):73–9.
Chessa MA, Iorizzo M, Richert B, López-Estebaranz JL, Rigopoulos D, Tosti A, et al. Pathogenesis, Clinical Signs and Treatment Recommendations in Brittle Nails: A Review. Dermatol Ther (Heidelb). 2020 Feb;10(1):15–27.
Curtis KL, Lipner SR. Vitamins for the Management of Nail Disease: A Literature Review. Skin Appendage Disord. 2024;10(2):104–22.
Referencer til afsnittet tørre øjne
Zhao M, Yu Y, Roy NS, Ying GS, Asbell P, Bunya VY. Sex-related differences and hormonal effects in the Dry Eye Assessment and Management (DREAM) study. Br J Ophthalmol. 2023 Dec 18;108(1):23–9.
Yang K, Wu S, Ke L, Zhang H, Wan S, Lu M, et al. Association between potential factors and dry eye disease: A systematic review and meta-analysis. Medicine. 2024 Dec 27;103(52):e41019.
Garcia-Alfaro P, Garcia S, Rodriguez I, Vergés C. Dry eye disease symptoms and quality of life in perimenopausal and postmenopausal women. Climacteric. 2021 May 4;24(3):261–6.
Sriprasert I, Warren DW, Mircheff AK, Stanczyk FZ. Dry eye in postmenopausal women: a hormonal disorder. Menopause. 2016 Mar;23(3):343–51.
Peck T, Olsakovsky L, Aggarwal S. Dry eye syndrome in menopause and perimenopausal age group. J Midlife Health. 2017;8(2):51.
Garcia-Alfaro P, Bergamaschi L, Marcos C, Garcia S, Rodríguez I. Prevalence of ocular surface disease symptoms in peri- and postmenopausal women. Menopause. 2020 Sep;27(9):993–8.
Referencer til afsnittet høretab
Al-Mana D, Ceranic B, Djahanbakhch O, Luxon LM. Hormones and the auditory system: A review of physiology and pathophysiology. Neuroscience. 2008 Jun;153(4):881–900.
Aloufi N, Heinrich A, Marshall K, Kluk K. Sex differences and the effect of female sex hormones on auditory function: a systematic review. Front Hum Neurosci. 2023;17:1077409.
Hederstierna C, Hultcrantz M, Collins A, Rosenhall U. Hearing in women at menopause. Prevalence of hearing loss, audiometric configuration and relation to hormone replacement therapy. Acta Otolaryngol. 2007 Jan 8;127(2):149–55.
Svedbrant J, Bark R, Hultcrantz M, Hederstierna C. Hearing decline in menopausal women – a 10-year follow-up. Acta Otolaryngol. 2015 Aug 3;135(8):807–13.
Zuriekat M, Al-Rawashdeh B, Nanah A, Nanah M, Basha AS. The link between tinnitus and menstrual cycle disorders in premenopausal women. Sci Rep. 2025 Jan 22;15(1):2821.
Chen HC, Chung CH, Chen VCF, Wang YC, Chien WC. Hormone replacement therapy decreases the risk of tinnitus in menopausal women: a nationwide study [Internet]. Vol. 9, Oncotarget. 2018. Available from: www.oncotarget.com
Referencer til afsnittet følelsesmæssige symptomer
Santoro N, Roeca C, Peters BA, Neal-Perry G. The Menopause Transition: Signs, Symptoms, and Management Options. Vol. 106, Journal of Clinical Endocrinology and Metabolism. Endocrine Society; 2021. p. 1–15.
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Strand NH, D’Souza RS, Gomez DA, Whitney MA, Attanti S, Anderson MA, et al. Pain during menopause. Vol. 191, Maturitas. Elsevier Ireland Ltd; 2025.
Stute P, Lozza-Fiacco S. Strategies to cope with stress and anxiety during the menopausal transition. Maturitas. 2022 Dec;166:1–13.
Gartoulla P, Bell RJ, Worsley R, Davis SR. Moderate-severely bothersome vasomotor symptoms are associated with lowered psychological general wellbeing in women at midlife. Maturitas. 2015 Aug;81(4):487–92.
Borozan S, Kamrul-Hasan ABM, Pappachan JM. Hormone replacement therapy for menopausal mood swings and sleep quality: The current evidence. World J Psychiatry [Internet]. 2024 Oct 19;14(10):1605–10. Available from: https://www.wjgnet.com/2220-3206/full/v14/i10/1605.htm
Jorge MP, Santaella DF, Pontes IMO, Shiramizu VKM, Nascimento EB, Cabral A, et al. Hatha Yoga practice decreases menopause symptoms and improves quality of life: A randomized controlled trial. Complement Ther Med. 2016 Jun;26:128–35.
Teixeira GR, Veras ASC, Rocha APR, Chedid SS, Freitas Júnior IF, Neto RAF, et al. Dance practice modifies functional fitness, lipid profile, and self-image in postmenopausal women. Menopause. 2021 Oct;28(10):1117–24.
Hybholt M. Psychological and social health outcomes of physical activity around menopause: A scoping review of research. Maturitas. 2022 Oct;164:88–97.
Pearce G, Thøgersen-Ntoumani C, Duda J. Body image during the menopausal transition: a systematic scoping review. Health Psychol Rev. 2014 Oct 2;8(4):473–89.
Sánchez-García JC, López Hernández D, Piqueras-Sola B, Cortés-Martín J, Reinoso-Cobo A, Menor-Rodríguez MJ, et al. Physical Exercise and Dietary Supplementation in Middle-Aged and Older Women: A Systematic Review. J Clin Med. 2023 Nov 23;12(23):7271.
Daley AJ, Stokes-Lampard HJ, MacArthur C. Exercise to reduce vasomotor and other menopausal symptoms: A review. Maturitas. 2009 Jul;63(3):176–80.
Referencer til afsnittet triste og depressive tanker
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Santoro N, Epperson CN, Mathews SB. Menopausal Symptoms and Their Management. Vol. 44, Endocrinology and Metabolism Clinics of North America. W.B. Saunders; 2015. p. 497–515.
Duralde ER, Sobel TH, Manson JE. Management of perimenopausal and menopausal symptoms. BMJ. 2023 Aug 8;e072612.
Stute P, Lozza-Fiacco S. Strategies to cope with stress and anxiety during the menopausal transition. Maturitas. 2022 Dec;166:1–13.
Weber MT, Maki PM, McDermott MP. Cognition and mood in perimenopause: A systematic review and meta-analysis. J Steroid Biochem Mol Biol. 2014 Jul;142:90–8.
Kuck MJ, Hogervorst E. Stress, depression, and anxiety: psychological complaints across menopausal stages. Front Psychiatry. 2024 Feb 22;15.
El Khoudary SR, Greendale G, Crawford SL, Avis NE, Brooks MM, Thurston RC, et al. The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause. 2019 Oct;26(10):1213–27.
Hynd M, Gibson K, Walsh M, Phillips R, Prim J, Eisenlohr-Moul T, et al. Estradiol modulates resting-state connectivity in perimenopausal depression. J Affect Disord. 2025 Feb;371:253–60.
Badawy Y, Spector A, Li Z, Desai R. The risk of depression in the menopausal stages: A systematic review and meta-analysis. J Affect Disord. 2024 Jul;357:126–33.
Yue H, Yang Y, Xie F, Cui J, Li Y, Si M, et al. Effects of physical activity on depressive and anxiety symptoms of women in the menopausal transition and menopause: a comprehensive systematic review and meta-analysis of randomized controlled trials. International Journal of Behavioral Nutrition and Physical Activity. 2025 Jan 24;22(1):13.
Bromberger JT, Kravitz HM. Mood and Menopause: Findings from the Study of Women’s Health Across the Nation (SWAN) over 10 Years. Obstet Gynecol Clin North Am. 2011 Sep;38(3):609–25.
Maki PM, Kornstein SG, Joffe H, Bromberger JT, Freeman EW, Athappilly G, et al. Guidelines for the Evaluation and Treatment of Perimenopausal Depression: Summary and Recommendations. J Womens Health. 2019 Feb;28(2):117–34.
Jia Y, Zhou Z, Xiang F, Hu W, Cao X. Global prevalence of depression in menopausal women: A systematic review and meta-analysis. J Affect Disord. 2024 Aug;358:474–82.
Alblooshi S, Taylor M, Gill N. Does menopause elevate the risk for developing depression and anxiety? Results from a systematic review. Australasian Psychiatry. 2023 Apr 24;31(2):165–73.
Brown L, Hunter MS, Chen R, Crandall CJ, Gordon JL, Mishra GD, et al. Promoting good mental health over the menopause transition. The Lancet. 2024 Mar;403(10430):969–83.
Wen J, Wang W, Liu K, Sun X, Zhou J, Hu H, et al. The psychological side of menopause: evidence from the comorbidity network of menopausal, anxiety, and depressive symptoms. Menopause. 2024 Oct;31(10):897–904.
Bromberger JT, Schott LL, Kravitz HM, Sowers M, Avis NE, Gold EB, et al. Longitudinal Change in Reproductive Hormones and Depressive Symptoms Across the Menopausal Transition. Arch Gen Psychiatry. 2010 Jun 1;67(6):598.
Hybholt M. Psychological and social health outcomes of physical activity around menopause: A scoping review of research. Maturitas. 2022 Oct;164:88–97.
Daley AJ, Stokes-Lampard HJ, MacArthur C. Exercise to reduce vasomotor and other menopausal symptoms: A review. Maturitas. 2009 Jul;63(3):176–80.
Jorge MP, Santaella DF, Pontes IMO, Shiramizu VKM, Nascimento EB, Cabral A, et al. Hatha Yoga practice decreases menopause symptoms and improves quality of life: A randomized controlled trial. Complement Ther Med. 2016 Jun;26:128–35.
Gangwisch JE, Hale L, Garcia L, Malaspina D, Opler MG, Payne ME, et al. High glycemic index diet as a risk factor for depression: analyses from the Women’s Health Initiative. Am J Clin Nutr. 2015 Aug;102(2):454–63.
Grigolon RB, Ceolin G, Deng Y, Bambokian A, Koning E, Fabe J, et al. Effects of nutritional interventions on the severity of depressive and anxiety symptoms of women in the menopausal transition and menopause: a systematic review, meta-analysis, and meta-regression. Menopause. 2023 Jan;30(1):95–107.
Ayubi E, Abdoli S, Mehrpooya M, Karami Z, Jenabi E, Ghaleiha A, et al. The effect of probiotic administration on the severity of menopausal symptoms and mental health of postmenopausal women: a triple-blind randomized controlled trial in the West of Iran. Menopause. 2025 Feb;32(2):166–73.
Zidan S, Hilary S, Al Dhaheri AS, Cheikh Ismail L, Ali HI, Apostolopoulos V, et al. Could psychobiotics and fermented foods improve mood in middle-aged and older women? Maturitas. 2024 Mar;181:107903.
Borozan S, Kamrul-Hasan ABM, Pappachan JM. Hormone replacement therapy for menopausal mood swings and sleep quality: The current evidence. World J Psychiatry [Internet]. 2024 Oct 19;14(10):1605–10. Available from: https://www.wjgnet.com/2220-3206/full/v14/i10/1605.htm
de Novaes Soares C, Almeida OP, Joffe H, Cohen LS. Efficacy of Estradiol for the Treatment of Depressive Disorders in Perimenopausal Women. Arch Gen Psychiatry. 2001 Jun 1;58(6):529.
Referencer til afsnittet stressfølelse
Santoro N, Epperson CN, Mathews SB. Menopausal Symptoms and Their Management. Vol. 44, Endocrinology and Metabolism Clinics of North America. W.B. Saunders; 2015. p. 497–515.
Stute P, Lozza-Fiacco S. Strategies to cope with stress and anxiety during the menopausal transition. Maturitas. 2022 Dec;166:1–13.
Taylor-Swanson L, Wong AE, Pincus D, Butner JE, Hahn-Holbrook J, Koithan M, et al. The dynamics of stress and fatigue across menopause: attractors, coupling, and resilience. Menopause. 2018 Apr;25(4):380–90.
Kuck MJ, Hogervorst E. Stress, depression, and anxiety: psychological complaints across menopausal stages. Front Psychiatry. 2024 Feb 22;15.
Hybholt M. Psychological and social health outcomes of physical activity around menopause: A scoping review of research. Maturitas. 2022 Oct;164:88–97.
Carpenter JS, Sheng Y, Pike C, Elomba CD, Alwine JS, Chen CX, et al. Correlates of palpitations during menopause: A scoping review. Women’s Health. 2022 Jan 14;18.
Jorge MP, Santaella DF, Pontes IMO, Shiramizu VKM, Nascimento EB, Cabral A, et al. Hatha Yoga practice decreases menopause symptoms and improves quality of life: A randomized controlled trial. Complement Ther Med. 2016 Jun;26:128–35.
Ayubi E, Abdoli S, Mehrpooya M, Karami Z, Jenabi E, Ghaleiha A, et al. The effect of probiotic administration on the severity of menopausal symptoms and mental health of postmenopausal women: a triple-blind randomized controlled trial in the West of Iran. Menopause. 2025 Feb;32(2):166–73.
Borozan S, Kamrul-Hasan ABM, Pappachan JM. Hormone replacement therapy for menopausal mood swings and sleep quality: The current evidence. World J Psychiatry [Internet]. 2024 Oct 19;14(10):1605–10. Available from: https://www.wjgnet.com/2220-3206/full/v14/i10/1605.htm
Referencer til afsnittet angst
El Khoudary SR, Greendale G, Crawford SL, Avis NE, Brooks MM, Thurston RC, et al. The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause. 2019 Oct;26(10):1213–27.
Horst K, Cirino N, Adams KE. Menopause and mental health. Curr Opin Obstet Gynecol. 2025 Apr;37(2):102–10.
Stute P, Lozza-Fiacco S. Strategies to cope with stress and anxiety during the menopausal transition. Maturitas. 2022 Dec;166:1–13.
Kuck MJ, Hogervorst E. Stress, depression, and anxiety: psychological complaints across menopausal stages. Front Psychiatry. 2024 Feb 22;15.
Alblooshi S, Taylor M, Gill N. Does menopause elevate the risk for developing depression and anxiety? Results from a systematic review. Australasian Psychiatry. 2023 Apr 24;31(2):165–73.
Brown L, Hunter MS, Chen R, Crandall CJ, Gordon JL, Mishra GD, et al. Promoting good mental health over the menopause transition. The Lancet. 2024 Mar;403(10430):969–83.
Bremer E, Jallo N, Rodgers B, Kinser P, Dautovich N. Anxiety in Menopause: A Distinctly Different Syndrome? The Journal for Nurse Practitioners. 2019 May;15(5):374–8.
Bromberger JT, Kravitz HM, Chang Y, Randolph JF, Avis NE, Gold EB, et al. Does risk for anxiety increase during the menopausal transition? Study of Women’s Health Across the Nation. Menopause. 2013 May;20(5):488–95.
Bryant C, Judd FK, Hickey M. Anxiety during the menopausal transition: A systematic review. J Affect Disord. 2012 Jul;139(2):141–8.
Hybholt M. Psychological and social health outcomes of physical activity around menopause: A scoping review of research. Maturitas. 2022 Oct;164:88–97.
Carpenter JS, Sheng Y, Pike C, Elomba CD, Alwine JS, Chen CX, et al. Correlates of palpitations during menopause: A scoping review. Women’s Health. 2022 Jan 14;18.
Yue H, Yang Y, Xie F, Cui J, Li Y, Si M, et al. Effects of physical activity on depressive and anxiety symptoms of women in the menopausal transition and menopause: a comprehensive systematic review and meta-analysis of randomized controlled trials. International Journal of Behavioral Nutrition and Physical Activity. 2025 Jan 24;22(1):13.
Ayubi E, Abdoli S, Mehrpooya M, Karami Z, Jenabi E, Ghaleiha A, et al. The effect of probiotic administration on the severity of menopausal symptoms and mental health of postmenopausal women: a triple-blind randomized controlled trial in the West of Iran. Menopause. 2025 Feb;32(2):166–73.
Thomas T, Kamath N, Kumar A. Mindfulness and Menopause- A Review. JOURNAL OF CLINICAL AND DIAGNOSTIC RESEARCH. 2020;
Referencer til afsnittet hjernetåge (hukommelses- og koncentrationsbesvær)
Santoro N, Roeca C, Peters BA, Neal-Perry G. The Menopause Transition: Signs, Symptoms, and Management Options. Vol. 106, Journal of Clinical Endocrinology and Metabolism. Endocrine Society; 2021. p. 1–15.
Monteleone P, Mascagni G, Giannini A, Genazzani AR, Simoncini T. Symptoms of menopause — global prevalence, physiology and implications. Nat Rev Endocrinol. 2018 Apr 2;14(4):199–215.
Santoro N, Epperson CN, Mathews SB. Menopausal Symptoms and Their Management. Vol. 44, Endocrinology and Metabolism Clinics of North America. W.B. Saunders; 2015. p. 497–515.
Duralde ER, Sobel TH, Manson JE. Management of perimenopausal and menopausal symptoms. BMJ. 2023 Aug 8;e072612.
Furey RT, Thomas EHX, Kulkarni J, Gurvich C. Subjective versus objective cognition during menopause: A systematic review and meta-analysis. Journal of the International Neuropsychological Society. 2025 Oct 22;1–19.
Au A, Feher A, McPhee L, Jessa A, Oh S, Einstein G. Estrogens, inflammation and cognition. Front Neuroendocrinol. 2016 Jan;40:87–100.
Horst K, Cirino N, Adams KE. Menopause and mental health. Curr Opin Obstet Gynecol. 2025 Apr;37(2):102–10.
Rettberg JR, Yao J, Brinton RD. Estrogen: A master regulator of bioenergetic systems in the brain and body. Front Neuroendocrinol. 2014 Jan;35(1):8–30.
Maki PM, Jaff NG. Brain fog in menopause: a health-care professional’s guide for decision-making and counseling on cognition. Climacteric. 2022 Nov 2;25(6):570–8.
Conde DM, Verdade RC, Valadares ALR, Mella LFB, Pedro AO, Costa-Paiva L. Menopause and cognitive impairment: A narrative review of current knowledge. World J Psychiatry. 2021 Sep 19;11(8):412–28.
Kuck MJ, Hogervorst E. Stress, depression, and anxiety: psychological complaints across menopausal stages. Front Psychiatry. 2024 Feb 22;15.
Bendis PC, Zimmerman S, Onisiforou A, Zanos P, Georgiou P. The impact of estradiol on serotonin, glutamate, and dopamine systems. Front Neurosci. 2024 Mar 22;18.
Umegaki H, Sakurai T, Arai H. Active Life for Brain Health: A Narrative Review of the Mechanism Underlying the Protective Effects of Physical Activity on the Brain. Front Aging Neurosci. 2021 Nov 30;13.
Kim B, Kang S. Regular Leisure-Time Physical Activity is Effective in Boosting Neurotrophic Factors and Alleviating Menopause Symptoms. Int J Environ Res Public Health. 2020 Nov 20;17(22):8624.
Mosconi L, Berti V, Dyke J, Schelbaum E, Jett S, Loughlin L, et al. Menopause impacts human brain structure, connectivity, energy metabolism, and amyloid-beta deposition. Sci Rep. 2021 Jun 9;11(1):10867.
Hara Y, Waters EM, McEwen BS, Morrison JH. Estrogen Effects on Cognitive and Synaptic Health Over the Lifecourse. Physiol Rev. 2015 Jul;95(3):785–807.
Brinton RD, Yao J, Yin F, Mack WJ, Cadenas E. Perimenopause as a neurological transition state. Nat Rev Endocrinol. 2015 Jul 26;11(7):393–405.
Reuben R, Karkaby L, McNamee C, Phillips NA, Einstein G. Menopause and cognitive complaints: are ovarian hormones linked with subjective cognitive decline? Climacteric. 2021 Jul 4;24(4):321–32.
Weber MT, Maki PM, McDermott MP. Cognition and mood in perimenopause: A systematic review and meta-analysis. J Steroid Biochem Mol Biol. 2014 Jul;142:90–8.
Greendale GA, Derby CA, Maki PM. Perimenopause and Cognition. Obstet Gynecol Clin North Am. 2011 Sep;38(3):519–35.
Epperson CN, Sammel MD, Freeman EW. Menopause Effects on Verbal Memory: Findings From a Longitudinal Community Cohort. J Clin Endocrinol Metab. 2013 Sep;98(9):3829–38.
Greendale GA, Huang MH, Wight RG, Seeman T, Luetters C, Avis NE, et al. Effects of the menopause transition and hormone use on cognitive performance in midlife women. Neurology. 2009 May 26;72(21):1850–7.
Woods NF, Smith-DiJulio K, Percival DB, Tao EY, Taylor HJ, Mitchell ES. Symptoms during the Menopausal Transition and Early Postmenopause and Their Relation to Endocrine Levels over Time: Observations from the Seattle Midlife Women’s Health Study. J Womens Health. 2007 Jun;16(5):667–77.
Georgakis MK, Beskou-Kontou T, Theodoridis I, Skalkidou A, Petridou ETh. Surgical menopause in association with cognitive function and risk of dementia: A systematic review and meta-analysis. Psychoneuroendocrinology. 2019 Aug;106:9–19.
Referencer til afsnittet behandling
Fasero M, Sanchez M, Baquedano L, Gippini I, Fuentes D, Navarro C, et al. Management of menopausal hot flushes. Recommendations from the Spanish Menopause Society. Eur J Obstet Gynecol Reprod Biol X. 2025 Mar;25:100366.
Duralde ER, Sobel TH, Manson JE. Management of perimenopausal and menopausal symptoms. BMJ. 2023 Aug 8;e072612.
Løkkegaard ECL, Mørch LS. Tibolone and risk of gynecological hormone sensitive cancer. Int J Cancer. 2018 Jun 15;142(12):2435–40.
Formoso G, Perrone E, Maltoni S, Balduzzi S, Wilkinson J, Basevi V, et al. Short-term and long-term effects of tibolone in postmenopausal women. Cochrane Database of Systematic Reviews. 2016 Oct 12;2016(11).
Shams T, Firwana B, Habib F, Alshahrani A, AlNouh B, Murad MH, et al. SSRIs for Hot Flashes: A Systematic Review and Meta-Analysis of Randomized Trials. J Gen Intern Med. 2014 Jan 26;29(1):204–13
https://www.sundhed.dk/sundhedsfaglig/laegehaandbogen/dli-medicin/?id=5690
Risk assessment for peri- and post-menopausal women taking food supplements containing isolated isoflavones. EFSA Journal. 2015 Oct;13(10):4246.
Křížová L, Dadáková K, Kašparovská J, Kašparovský T. Isoflavones. Molecules. 2019 Mar 19;24(6):1076.
Franco OH, Chowdhury R, Troup J, Voortman T, Kunutsor S, Kavousi M, et al. Use of Plant-Based Therapies and Menopausal Symptoms. JAMA. 2016 Jun 21;315(23):2554.
Akhlaghi M, Ghasemi Nasab M, Riasatian M, Sadeghi F. Soy isoflavones prevent bone resorption and loss, a systematic review and meta-analysis of randomized controlled trials. Crit Rev Food Sci Nutr. 2020 Aug 5;60(14):2327–41.
Rowe IJ, Baber RJ. The effects of phytoestrogens on postmenopausal health. Climacteric. 2021 Jan 2;24(1):57–63.
